ફેફસાના પ્રત્યારોપણ એ ફેફસાના અદ્યતન રોગ માટે સ્વીકૃત સારવાર છે. છેલ્લા કેટલાક દાયકાઓમાં, ફેફસાના પ્રત્યારોપણ દ્વારા ટ્રાન્સપ્લાન્ટ પ્રાપ્તકર્તાઓની તપાસ અને મૂલ્યાંકન, દાતાના ફેફસાંની પસંદગી, જાળવણી અને ફાળવણી, સર્જિકલ તકનીકો, શસ્ત્રક્રિયા પછીનું સંચાલન, જટિલતા વ્યવસ્થાપન અને રોગપ્રતિકારક શક્તિમાં નોંધપાત્ર પ્રગતિ થઈ છે.
60 થી વધુ વર્ષોમાં, ફેફસાંનું પ્રત્યારોપણ એક પ્રાયોગિક સારવારથી જીવલેણ ફેફસાના રોગ માટે સ્વીકૃત માનક સારવારમાં વિકસિત થયું છે. પ્રાથમિક ગ્રાફ્ટ ડિસફંક્શન, ક્રોનિક ટ્રાન્સપ્લાન્ટ ફેફસાંની તકલીફ (CLAD), તકવાદી ચેપનું જોખમ, કેન્સર અને રોગપ્રતિકારક શક્તિને લગતી ક્રોનિક સ્વાસ્થ્ય સમસ્યાઓ જેવી સામાન્ય સમસ્યાઓ હોવા છતાં, યોગ્ય પ્રાપ્તકર્તાની પસંદગી દ્વારા દર્દીના અસ્તિત્વ અને જીવનની ગુણવત્તામાં સુધારો કરવાનું વચન છે. જ્યારે ફેફસાંનું પ્રત્યારોપણ વિશ્વભરમાં વધુ સામાન્ય બની રહ્યું છે, ત્યારે ઓપરેશનની સંખ્યા હજુ પણ વધતી માંગ સાથે ગતિ રાખી રહી નથી. આ સમીક્ષા ફેફસાંના પ્રત્યારોપણમાં વર્તમાન સ્થિતિ અને તાજેતરના વિકાસ પર ધ્યાન કેન્દ્રિત કરે છે, તેમજ આ પડકારજનક પરંતુ સંભવિત જીવન બદલી નાખનારી ઉપચારના અસરકારક અમલીકરણ માટે ભવિષ્યની તકો પર ધ્યાન કેન્દ્રિત કરે છે.
સંભવિત પ્રાપ્તકર્તાઓનું મૂલ્યાંકન અને પસંદગી
યોગ્ય દાતા ફેફસાં પ્રમાણમાં દુર્લભ હોવાથી, ટ્રાન્સપ્લાન્ટ સેન્ટરો નૈતિક રીતે એવા સંભવિત પ્રાપ્તકર્તાઓને દાતા અંગો ફાળવવા માટે જરૂરી છે જેમને ટ્રાન્સપ્લાન્ટેશનથી ચોખ્ખો લાભ મળવાની શક્યતા સૌથી વધુ હોય છે. આવા સંભવિત પ્રાપ્તકર્તાઓની પરંપરાગત વ્યાખ્યા એ છે કે ટ્રાન્સપ્લાન્ટ કરેલા ફેફસાં સંપૂર્ણપણે કાર્યરત છે એમ ધારીને કે તેમને 2 વર્ષમાં ફેફસાના રોગથી મૃત્યુનું જોખમ 50% થી વધુ હોય છે અને ટ્રાન્સપ્લાન્ટેશન પછી 5 વર્ષ સુધી જીવિત રહેવાની શક્યતા 80% થી વધુ હોય છે. ફેફસાના ટ્રાન્સપ્લાન્ટેશન માટેના સૌથી સામાન્ય સંકેતો પલ્મોનરી ફાઇબ્રોસિસ, ક્રોનિક અવરોધક પલ્મોનરી રોગ, પલ્મોનરી વેસ્ક્યુલર રોગ અને સિસ્ટિક ફાઇબ્રોસિસ છે. દર્દીઓને ફેફસાના કાર્યમાં ઘટાડો, શારીરિક કાર્યમાં ઘટાડો અને દવા અને સર્જિકલ ઉપચારના મહત્તમ ઉપયોગ છતાં રોગની પ્રગતિના આધારે રેફર કરવામાં આવે છે; અન્ય રોગ-વિશિષ્ટ માપદંડો પણ ધ્યાનમાં લેવામાં આવે છે. પૂર્વસૂચન પડકારો પ્રારંભિક રેફરલ વ્યૂહરચનાઓને સમર્થન આપે છે જે જાણકાર વહેંચાયેલ નિર્ણય લેવા અને સફળ ટ્રાન્સપ્લાન્ટ પરિણામોમાં સંભવિત અવરોધોને બદલવાની તકને સુધારવા માટે વધુ સારી જોખમ-લાભ કાઉન્સેલિંગ માટે પરવાનગી આપે છે. બહુ-શાખાકીય ટીમ ફેફસાના ટ્રાન્સપ્લાન્ટની જરૂરિયાત અને ઇમ્યુનોસપ્રેસન્ટ ઉપયોગને કારણે ટ્રાન્સપ્લાન્ટ પછીની ગૂંચવણોના દર્દીના જોખમનું મૂલ્યાંકન કરશે, જેમ કે સંભવિત જીવલેણ ચેપનું જોખમ. ફેફસાંની બહારના અંગોની તકલીફ, શારીરિક તંદુરસ્તી, માનસિક સ્વાસ્થ્ય, પ્રણાલીગત રોગપ્રતિકારક શક્તિ અને કેન્સર માટે સ્ક્રીનીંગ મહત્વપૂર્ણ છે. કોરોનરી અને મગજની ધમનીઓ, કિડની કાર્ય, હાડકાના સ્વાસ્થ્ય, અન્નનળી કાર્ય, મનોસામાજિક ક્ષમતા અને સામાજિક સમર્થનનું ચોક્કસ મૂલ્યાંકન મહત્વપૂર્ણ છે, જ્યારે ટ્રાન્સપ્લાન્ટ માટે યોગ્યતા નક્કી કરવામાં અસમાનતા ટાળવા માટે પારદર્શિતા જાળવવાની કાળજી લેવામાં આવે છે.
એક જોખમ પરિબળો કરતાં બહુવિધ જોખમ પરિબળો વધુ હાનિકારક છે. પ્રત્યારોપણ માટેના પરંપરાગત અવરોધોમાં વૃદ્ધાવસ્થા, સ્થૂળતા, કેન્સરનો ઇતિહાસ, ગંભીર બીમારી અને સહવર્તી પ્રણાલીગત રોગનો સમાવેશ થાય છે, પરંતુ આ પરિબળોને તાજેતરમાં પડકારવામાં આવ્યા છે. પ્રાપ્તકર્તાઓની ઉંમર સતત વધી રહી છે, અને 2021 સુધીમાં, યુનાઇટેડ સ્ટેટ્સમાં 34% પ્રાપ્તકર્તાઓ 65 વર્ષથી વધુ ઉંમરના હશે, જે કાલક્રમિક વય કરતાં જૈવિક વય પર વધુ ભાર મૂકે છે. હવે, છ-મિનિટ ચાલવાના અંતર ઉપરાંત, ઘણીવાર નબળાઈનું વધુ ઔપચારિક મૂલ્યાંકન કરવામાં આવે છે, જેમાં ભૌતિક અનામત અને તાણના અપેક્ષિત પ્રતિભાવો પર ધ્યાન કેન્દ્રિત કરવામાં આવે છે. ફેફસાના પ્રત્યારોપણ પછી નબળાઈ નબળા પરિણામો સાથે સંકળાયેલી છે, અને નબળાઈ સામાન્ય રીતે શરીરની રચના સાથે સંકળાયેલી છે. સ્થૂળતા અને શરીરની રચનાની ગણતરી કરવાની પદ્ધતિઓ વિકસિત થતી રહે છે, BMI પર ઓછું અને ચરબીનું પ્રમાણ અને સ્નાયુ સમૂહ પર વધુ ધ્યાન કેન્દ્રિત કરે છે. ફેફસાના પ્રત્યારોપણ પછી સ્વસ્થ થવાની ક્ષમતાની વધુ સારી આગાહી કરવા માટે અસ્થિરતા, ઓલિગોમાયોસિસ અને સ્થિતિસ્થાપકતાને માપવાનું વચન આપતા સાધનો વિકસાવવામાં આવી રહ્યા છે. પ્રીઓપરેટિવ ફેફસાના પુનર્વસન સાથે, શરીરની રચના અને નબળાઈમાં ફેરફાર કરવાનું શક્ય છે, જેનાથી પરિણામોમાં સુધારો થાય છે.
તીવ્ર ગંભીર બીમારીના કિસ્સામાં, નબળાઈની હદ અને સ્વસ્થ થવાની ક્ષમતા નક્કી કરવી ખાસ કરીને પડકારજનક છે. યાંત્રિક વેન્ટિલેશન મેળવતા દર્દીઓમાં ટ્રાન્સપ્લાન્ટ અગાઉ દુર્લભ હતા, પરંતુ હવે તે વધુ સામાન્ય બની રહ્યા છે. વધુમાં, તાજેતરના વર્ષોમાં પ્રી-ટ્રાન્સપ્લાન્ટ ટ્રાન્ઝિશનલ સારવાર તરીકે એક્સ્ટ્રાકોર્પોરિયલ લાઇફ સપોર્ટનો ઉપયોગ વધ્યો છે. ટેકનોલોજી અને વેસ્ક્યુલર એક્સેસમાં પ્રગતિએ સભાન, કાળજીપૂર્વક પસંદ કરેલા દર્દીઓ માટે એક્સ્ટ્રાકોર્પોરિયલ લાઇફ સપોર્ટમાંથી પસાર થવાનું શક્ય બનાવ્યું છે, અને ટ્રાન્સપ્લાન્ટેશન પછી એવા દર્દીઓ જેવા પરિણામો પ્રાપ્ત કરી શકે છે જેમને ટ્રાન્સપ્લાન્ટેશન પહેલાં એક્સ્ટ્રાકોર્પોરિયલ લાઇફ સપોર્ટની જરૂર નહોતી.
સહવર્તી પ્રણાલીગત રોગને પહેલાં સંપૂર્ણ વિરોધાભાસ માનવામાં આવતો હતો, પરંતુ ટ્રાન્સપ્લાન્ટ પછીના પરિણામો પર તેની અસરનું હવે ખાસ મૂલ્યાંકન કરવું આવશ્યક છે. ટ્રાન્સપ્લાન્ટ-સંબંધિત રોગપ્રતિકારક શક્તિના દમનથી કેન્સરના પુનરાવર્તનની સંભાવના વધે છે તે જોતાં, પહેલાથી અસ્તિત્વમાં રહેલા જીવલેણ રોગો અંગેના અગાઉના માર્ગદર્શિકાઓમાં ટ્રાન્સપ્લાન્ટ રાહ યાદીમાં મૂકાતા પહેલા દર્દીઓને પાંચ વર્ષ સુધી કેન્સર મુક્ત રહેવાની જરૂરિયાત પર ભાર મૂકવામાં આવ્યો હતો. જો કે, જેમ જેમ કેન્સર ઉપચાર વધુ અસરકારક બને છે, તેમ તેમ હવે દર્દી-વિશિષ્ટ ધોરણે કેન્સરના પુનરાવર્તનની સંભાવનાનું મૂલ્યાંકન કરવાની ભલામણ કરવામાં આવે છે. પ્રણાલીગત સ્વયંપ્રતિરક્ષા રોગને પરંપરાગત રીતે બિનસલાહભર્યું માનવામાં આવે છે, એક દૃષ્ટિકોણ જે સમસ્યારૂપ છે કારણ કે ફેફસાના અદ્યતન રોગ આવા દર્દીઓની આયુષ્ય મર્યાદિત કરે છે. નવી માર્ગદર્શિકા ભલામણ કરે છે કે ફેફસાના પ્રત્યારોપણ પહેલાં વધુ લક્ષિત રોગ મૂલ્યાંકન અને સારવાર દ્વારા રોગના અભિવ્યક્તિઓને ઘટાડવા જોઈએ જે પરિણામોને પ્રતિકૂળ અસર કરી શકે છે, જેમ કે સ્ક્લેરોડર્મા સાથે સંકળાયેલ અન્નનળી સમસ્યાઓ.
ચોક્કસ HLA પેટા વર્ગો સામે એન્ટિબોડીઝનું પરિભ્રમણ કેટલાક સંભવિત પ્રાપ્તકર્તાઓને ચોક્કસ દાતા અંગો પ્રત્યે એલર્જીક બનાવી શકે છે, જેના પરિણામે રાહ જોવાનો સમય લાંબો થાય છે, ટ્રાન્સપ્લાન્ટની શક્યતા ઓછી થાય છે, તીવ્ર અંગ અસ્વીકાર થાય છે અને CLAD નું જોખમ વધે છે. જો કે, ઉમેદવાર પ્રાપ્તકર્તા એન્ટિબોડીઝ અને દાતા પ્રકારો વચ્ચેના કેટલાક ટ્રાન્સપ્લાન્ટે પ્લાઝ્મા એક્સચેન્જ, ઇન્ટ્રાવેનસ ઇમ્યુનોગ્લોબ્યુલિન અને એન્ટિ-બી સેલ થેરાપી સહિત પ્રીઓપરેટિવ ડિસેન્સિટાઇઝેશન રેજીમેન સાથે સમાન પરિણામો પ્રાપ્ત કર્યા છે.
દાતા ફેફસાંની પસંદગી અને ઉપયોગ
અંગદાન એક પરોપકારી કાર્ય છે. દાતાની સંમતિ મેળવવી અને તેમની સ્વાયત્તતાનો આદર કરવો એ સૌથી મહત્વપૂર્ણ નૈતિક પરિબળો છે. દાતાના ફેફસાં છાતીમાં ઇજા, CPR, મહાપ્રાણ, એમ્બોલિઝમ, વેન્ટિલેટર-સંબંધિત ઇજા અથવા ચેપ, અથવા ન્યુરોજેનિક ઇજા દ્વારા નુકસાન પામી શકે છે, તેથી ઘણા દાતાના ફેફસાં ટ્રાન્સપ્લાન્ટેશન માટે યોગ્ય નથી. ISHLT (ઇન્ટરનેશનલ સોસાયટી ફોર હાર્ટ એન્ડ લંગ ટ્રાન્સપ્લાન્ટેશન)
ફેફસાં ટ્રાન્સપ્લાન્ટેશન સામાન્ય રીતે સ્વીકૃત દાતા માપદંડોને વ્યાખ્યાયિત કરે છે, જે ટ્રાન્સપ્લાન્ટ સેન્ટરથી ટ્રાન્સપ્લાન્ટ સેન્ટરમાં બદલાય છે. હકીકતમાં, ખૂબ ઓછા દાતાઓ ફેફસાંના દાન માટે "આદર્શ" માપદંડોને પૂર્ણ કરે છે (આકૃતિ 2). દાતા માપદંડોમાં છૂટછાટ (એટલે \u200b\u200bકે, પરંપરાગત આદર્શ ધોરણોને પૂર્ણ ન કરતા દાતાઓ), કાળજીપૂર્વક મૂલ્યાંકન, સક્રિય દાતા સંભાળ અને ઇન વિટ્રો મૂલ્યાંકન (આકૃતિ 2) દ્વારા દાતા ફેફસાંનો વધતો ઉપયોગ પ્રાપ્ત થયો છે. દાતા દ્વારા સક્રિય ધૂમ્રપાનનો ઇતિહાસ પ્રાપ્તકર્તામાં પ્રાથમિક ગ્રાફ્ટ ડિસફંક્શન માટે જોખમ પરિબળ છે, પરંતુ આવા અંગોના ઉપયોગથી મૃત્યુનું જોખમ મર્યાદિત છે અને તેને ક્યારેય ધૂમ્રપાન ન કરનાર દ્વારા દાતા ફેફસાં માટે લાંબી રાહ જોવાના મૃત્યુદરના પરિણામો સામે તોલવું જોઈએ. વૃદ્ધ (70 વર્ષથી વધુ ઉંમરના) દાતાઓ કે જેમની પસંદગી સખત રીતે કરવામાં આવી છે અને અન્ય કોઈ જોખમ પરિબળો નથી, તેમના ફેફસાંનો ઉપયોગ યુવાન દાતાઓ જેવા પ્રાપ્તકર્તાના અસ્તિત્વ અને ફેફસાંના કાર્ય પરિણામો પ્રાપ્ત કરી શકે છે.
બહુવિધ અંગ દાતાઓની યોગ્ય સંભાળ અને ફેફસાના દાનનો વિચાર કરવો એ સુનિશ્ચિત કરવા માટે જરૂરી છે કે દાતાના ફેફસાં ટ્રાન્સપ્લાન્ટ માટે યોગ્ય હોવાની ઉચ્ચ સંભાવના ધરાવે છે. હાલમાં પૂરા પાડવામાં આવેલા થોડા ફેફસાં આદર્શ દાતા ફેફસાંની પરંપરાગત વ્યાખ્યાને પૂર્ણ કરે છે, પરંતુ આ પરંપરાગત માપદંડોથી આગળના માપદંડોને હળવા કરવાથી પરિણામો સાથે સમાધાન કર્યા વિના અંગોનો સફળ ઉપયોગ થઈ શકે છે. ફેફસાંના જાળવણીની પ્રમાણિત પદ્ધતિઓ પ્રાપ્તકર્તામાં ઇમ્પ્લાન્ટ થાય તે પહેલાં અંગની અખંડિતતાને સુરક્ષિત કરવામાં મદદ કરે છે. અંગોને વિવિધ પરિસ્થિતિઓમાં ટ્રાન્સપ્લાન્ટ સુવિધાઓમાં પરિવહન કરી શકાય છે, જેમ કે હાયપોથર્મિયા અથવા સામાન્ય શરીરના તાપમાન પર ક્રાયોસ્ટેટિક જાળવણી અથવા યાંત્રિક પરફ્યુઝન. તાત્કાલિક ટ્રાન્સપ્લાન્ટેશન માટે યોગ્ય ન ગણાતા ફેફસાંનું વધુ ઉદ્દેશ્યપૂર્વક મૂલ્યાંકન કરી શકાય છે અને ટ્રાન્સપ્લાન્ટેશનમાં સંગઠનાત્મક અવરોધોને દૂર કરવા માટે ઇન વિટ્રો લંગ પરફ્યુઝન (EVLP) સાથે સારવાર કરી શકાય છે અથવા લાંબા સમય સુધી સાચવી શકાય છે. ફેફસાં ટ્રાન્સપ્લાન્ટેશનનો પ્રકાર, પ્રક્રિયા અને ઇન્ટ્રાઓપરેટિવ સપોર્ટ બધું દર્દીની જરૂરિયાતો અને સર્જનના અનુભવ અને પસંદગીઓ પર આધાર રાખે છે. સંભવિત ફેફસાં ટ્રાન્સપ્લાન્ટ પ્રાપ્તકર્તાઓ માટે જેમનો રોગ ટ્રાન્સપ્લાન્ટની રાહ જોતી વખતે નાટકીય રીતે બગડે છે, એક્સ્ટ્રાકોર્પોરિયલ લાઇફ સપોર્ટને પ્રી-ટ્રાન્સપ્લાન્ટ ટ્રાન્ઝિશનલ સારવાર તરીકે ગણી શકાય. શસ્ત્રક્રિયા પછીની શરૂઆતની ગૂંચવણોમાં રક્તસ્ત્રાવ, વાયુમાર્ગ અથવા વેસ્ક્યુલર એનાસ્ટોમોસિસમાં અવરોધ અને ઘાના ચેપનો સમાવેશ થઈ શકે છે. છાતીમાં ફ્રેનિક અથવા વેગસ ચેતાને નુકસાન અન્ય ગૂંચવણો તરફ દોરી શકે છે, જે અનુક્રમે ડાયાફ્રેમ કાર્ય અને ગેસ્ટ્રિક ખાલી થવાને અસર કરે છે. ઇમ્પ્લાન્ટેશન અને રિપરફ્યુઝન પછી દાતાના ફેફસામાં પ્રારંભિક તીવ્ર ફેફસાની ઇજા થઈ શકે છે, એટલે કે પ્રાથમિક ગ્રાફ્ટ ડિસફંક્શન. પ્રાથમિક ગ્રાફ્ટ ડિસફંક્શનની ગંભીરતાને વર્ગીકૃત અને સારવાર કરવી અર્થપૂર્ણ છે, જે પ્રારંભિક મૃત્યુના ઉચ્ચ જોખમ સાથે સંકળાયેલ છે. કારણ કે સંભવિત દાતા ફેફસાને નુકસાન પ્રારંભિક મગજની ઇજાના કલાકોમાં થાય છે, ફેફસાના સંચાલનમાં યોગ્ય વેન્ટિલેશન સેટિંગ્સ, મૂર્ધન્ય પુનઃવિસ્તરણ, બ્રોન્કોસ્કોપી અને એસ્પિરેશન અને લેવેજ (સેમ્પલિંગ કલ્ચર માટે), દર્દી પ્રવાહી વ્યવસ્થાપન અને છાતીની સ્થિતિ ગોઠવણનો સમાવેશ થવો જોઈએ. ABO એટલે બ્લડ ગ્રુપ A, B, AB અને O, CVP એટલે સેન્ટ્રલ વેનસ પ્રેશર, DCD એટલે કાર્ડિયાક મૃત્યુથી ફેફસાના દાતા, ECMO એટલે એક્સ્ટ્રાકોર્પોરિયલ મેમ્બ્રેન ઓક્સિજનેશન, EVLW એટલે એક્સ્ટ્રાવાસ્ક્યુલર પલ્મોનરી વોટર, PaO2/FiO2 એટલે ધમનીના આંશિક ઓક્સિજન દબાણ અને શ્વાસમાં લેવાયેલા ઓક્સિજન સાંદ્રતાના ગુણોત્તર માટે, અને PEEP એટલે પોઝિટિવ એન્ડ-એક્સપાયરેટરી દબાણ માટે. PiCCO પલ્સ ઇન્ડેક્સ વેવફોર્મના કાર્ડિયાક આઉટપુટનું પ્રતિનિધિત્વ કરે છે.
કેટલાક દેશોમાં, કાર્ડિયાક મૃત્યુવાળા દર્દીઓમાં નિયંત્રિત દાતા ફેફસાં (DCD) નો ઉપયોગ 30-40% સુધી વધી ગયો છે, અને તીવ્ર અંગ અસ્વીકાર, CLAD અને અસ્તિત્વ ટકાવી રાખવાનો સમાન દર પ્રાપ્ત થયો છે. પરંપરાગત રીતે, ચેપી વાયરસથી સંક્રમિત દાતાઓના અંગોને બિન-સંક્રમિત પ્રાપ્તકર્તાઓને ટ્રાન્સપ્લાન્ટ કરવા માટે ટાળવા જોઈએ; જોકે, તાજેતરના વર્ષોમાં, હેપેટાઇટિસ C વાયરસ (HCV) સામે સીધી રીતે કાર્ય કરતી એન્ટિવાયરલ દવાઓએ HCV-પોઝિટિવ દાતા ફેફસાંને HCV-નેગેટિવ પ્રાપ્તકર્તાઓમાં સુરક્ષિત રીતે ટ્રાન્સપ્લાન્ટ કરવામાં સક્ષમ બનાવ્યા છે. તેવી જ રીતે, માનવ રોગપ્રતિકારક શક્તિ (HIV) પોઝિટિવ દાતા ફેફસાંને HBV-પોઝિટિવ પ્રાપ્તકર્તાઓમાં ટ્રાન્સપ્લાન્ટ કરી શકાય છે, અને હેપેટાઇટિસ B વાયરસ (HBV) પોઝિટિવ દાતા ફેફસાંને HBV સામે રસી આપવામાં આવેલ અને રોગપ્રતિકારક શક્તિ ધરાવતા પ્રાપ્તકર્તાઓમાં ટ્રાન્સપ્લાન્ટ કરી શકાય છે. સક્રિય અથવા અગાઉના SARS-CoV-2 ચેપગ્રસ્ત દાતાઓ તરફથી ફેફસાંના પ્રત્યારોપણના અહેવાલો આવ્યા છે. પ્રત્યારોપણ માટે ચેપી વાયરસથી દાતા ફેફસાંને ચેપી વાયરસથી ચેપ લગાવવાની સલામતી નક્કી કરવા માટે આપણને વધુ પુરાવાની જરૂર છે.
બહુવિધ અવયવો મેળવવાની જટિલતાને કારણે, દાતા ફેફસાંની ગુણવત્તાનું મૂલ્યાંકન કરવું પડકારજનક છે. મૂલ્યાંકન માટે ઇન વિટ્રો લંગ પરફ્યુઝન સિસ્ટમનો ઉપયોગ કરવાથી દાતાના ફેફસાંના કાર્યનું વધુ વિગતવાર મૂલ્યાંકન અને ઉપયોગ પહેલાં તેને સુધારવાની સંભાવના (આકૃતિ 2) શક્ય બને છે. દાતા ફેફસાં ઈજા માટે ખૂબ જ સંવેદનશીલ હોવાથી, ઇન વિટ્રો લંગ પરફ્યુઝન સિસ્ટમ ક્ષતિગ્રસ્ત દાતાના ફેફસાંને સુધારવા માટે ચોક્કસ જૈવિક ઉપચારના વહીવટ માટે એક પ્લેટફોર્મ પૂરું પાડે છે (આકૃતિ 2). બે રેન્ડમાઇઝ્ડ ટ્રાયલ્સ દર્શાવે છે કે પરંપરાગત માપદંડોને પૂર્ણ કરતા દાતા ફેફસાંનું ઇન વિટ્રો સામાન્ય શરીરનું તાપમાન ફેફસાંનું પરફ્યુઝન સલામત છે અને ટ્રાન્સપ્લાન્ટ ટીમ આ રીતે જાળવણી સમય લંબાવી શકે છે. દાતા ફેફસાંને બરફ પર 0 થી 4°C ને બદલે ઉચ્ચ હાયપોથર્મિયા (6 થી 10°C) પર સાચવવાથી માઇટોકોન્ડ્રિયલ સ્વાસ્થ્યમાં સુધારો થાય છે, નુકસાન ઓછું થાય છે અને ફેફસાંના કાર્યમાં સુધારો થાય છે. અર્ધ-પસંદગીયુક્ત દિવસ ટ્રાન્સપ્લાન્ટ માટે, ટ્રાન્સપ્લાન્ટ પછીના સારા પરિણામો પ્રાપ્ત કરવા માટે લાંબા સમય સુધી રાતોરાત જાળવણી નોંધાઈ છે. 10°C તાપમાને જાળવણીની તુલના સ્ટાન્ડર્ડ ક્રાયોપ્રીઝર્વેશન સાથે કરતી એક મોટી બિન-ઉતરતી કક્ષાની સલામતી અજમાયશ હાલમાં ચાલી રહી છે (ClinicalTrials.gov પર નોંધણી નંબર NCT05898776). લોકો મલ્ટી-ઓર્ગન ડોનર કેર સેન્ટરો દ્વારા સમયસર અંગ પુનઃપ્રાપ્તિ અને અંગ સમારકામ સેન્ટરો દ્વારા અંગ કાર્યમાં સુધારો કરવા માટે વધુને વધુ પ્રોત્સાહન આપી રહ્યા છે, જેથી વધુ સારી ગુણવત્તાવાળા અંગોનો ટ્રાન્સપ્લાન્ટેશન માટે ઉપયોગ કરી શકાય. ટ્રાન્સપ્લાન્ટિંગ ઇકોસિસ્ટમમાં આ ફેરફારોની અસરનું હજુ પણ મૂલ્યાંકન કરવામાં આવી રહ્યું છે.
નિયંત્રિત DCD અવયવોને સાચવવા માટે, પેટના અવયવોના કાર્યનું મૂલ્યાંકન કરવા અને ફેફસાં સહિત છાતીના અવયવોના સીધા સંપાદન અને જાળવણીને ટેકો આપવા માટે એક્સ્ટ્રાકોર્પોરિયલ મેમ્બ્રેન ઓક્સિજનેશન (ECMO) દ્વારા સામાન્ય શરીરના તાપમાનના સ્થાનિક પરફ્યુઝનનો ઉપયોગ કરી શકાય છે. છાતી અને પેટમાં સામાન્ય શરીરના તાપમાનના સ્થાનિક પરફ્યુઝન પછી ફેફસાના પ્રત્યારોપણનો અનુભવ મર્યાદિત છે અને પરિણામો મિશ્ર છે. એવી ચિંતા છે કે આ પ્રક્રિયા મૃત દાતાઓને નુકસાન પહોંચાડી શકે છે અને અંગ સંગ્રહના મૂળભૂત નૈતિક સિદ્ધાંતોનું ઉલ્લંઘન કરી શકે છે; તેથી, ઘણા દેશોમાં સામાન્ય શરીરના તાપમાન પર સ્થાનિક પરફ્યુઝનને હજુ સુધી મંજૂરી નથી.
કેન્સર
ફેફસાંના પ્રત્યારોપણ પછી વસ્તીમાં કેન્સરનું પ્રમાણ સામાન્ય વસ્તી કરતા વધારે હોય છે, અને પૂર્વસૂચન નબળું હોય છે, જે 17% મૃત્યુ માટે જવાબદાર છે. ફેફસાંનું કેન્સર અને ટ્રાન્સપ્લાન્ટ પછીના લિમ્ફોપ્રોલિફેરેટિવ રોગ (PTLD) કેન્સર સંબંધિત મૃત્યુના સૌથી સામાન્ય કારણો છે. લાંબા ગાળાના રોગપ્રતિકારક શક્તિનું દમન, અગાઉના ધૂમ્રપાનની અસરો, અથવા અંતર્ગત ફેફસાના રોગનું જોખમ, આ બધા એક જ ફેફસાં પ્રાપ્તકર્તાના પોતાના ફેફસાંમાં ફેફસાંનું કેન્સર થવાનું જોખમ તરફ દોરી જાય છે, પરંતુ ભાગ્યે જ કિસ્સાઓમાં, દાતા દ્વારા ટ્રાન્સમિટેડ સબક્લિનિકલ ફેફસાંનું કેન્સર ટ્રાન્સપ્લાન્ટ કરાયેલ ફેફસાંમાં પણ થઈ શકે છે. નોન-મેલાનોમા ત્વચા કેન્સર ટ્રાન્સપ્લાન્ટ પ્રાપ્તકર્તાઓમાં સૌથી સામાન્ય કેન્સર છે, તેથી ત્વચા કેન્સરનું નિયમિત નિરીક્ષણ જરૂરી છે. એપ્સટિન-બાર વાયરસને કારણે થતો બી-સેલ PTLD રોગ અને મૃત્યુનું એક મહત્વપૂર્ણ કારણ છે. જોકે PTLD ન્યૂનતમ રોગપ્રતિકારક શક્તિ સાથે ઉકેલાઈ શકે છે, રિટુક્સિમાબ, પ્રણાલીગત કીમોથેરાપી અથવા બંને સાથે બી-સેલ લક્ષિત ઉપચાર સામાન્ય રીતે જરૂરી છે.
અસ્તિત્વ અને લાંબા ગાળાના પરિણામો
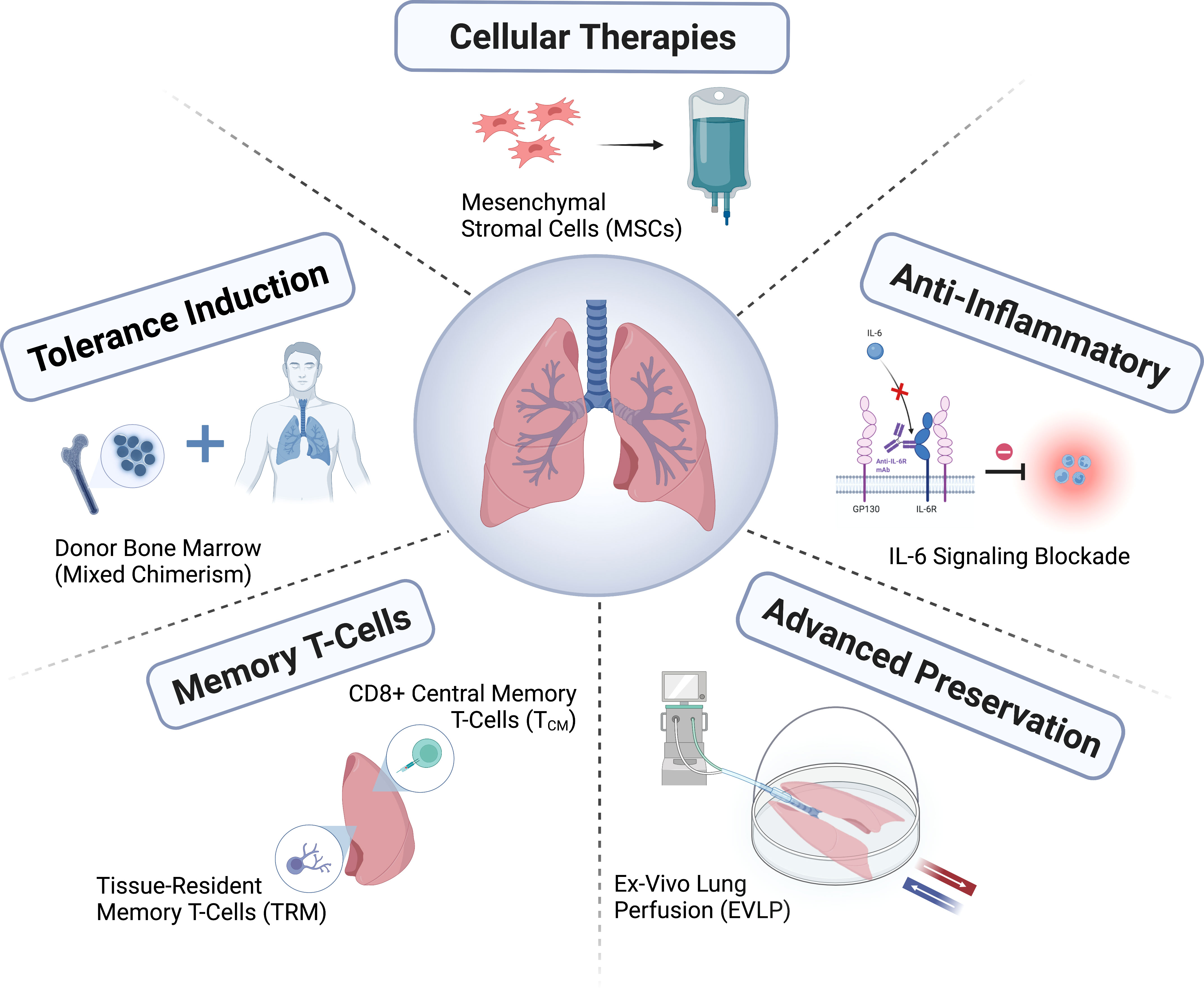
ફેફસાના પ્રત્યારોપણ પછીનું જીવન ટકાવી રાખવાનો સમય અન્ય અંગ પ્રત્યારોપણની સરખામણીમાં મર્યાદિત રહે છે, જેનો સરેરાશ સમય 6.7 વર્ષ છે, અને ત્રણ દાયકામાં દર્દીના લાંબા ગાળાના પરિણામોમાં બહુ ઓછી પ્રગતિ થઈ છે. જો કે, ઘણા દર્દીઓએ જીવનની ગુણવત્તા, શારીરિક સ્થિતિ અને અન્ય દર્દી-અહેવાલિત પરિણામોમાં નોંધપાત્ર સુધારો અનુભવ્યો છે; ફેફસાના પ્રત્યારોપણની ઉપચારાત્મક અસરોનું વધુ વ્યાપક મૂલ્યાંકન કરવા માટે, આ દર્દીઓ દ્વારા નોંધાયેલા પરિણામો પર વધુ ધ્યાન આપવું જરૂરી છે. એક મહત્વપૂર્ણ અપૂર્ણ ક્લિનિકલ જરૂરિયાત એ છે કે વિલંબિત ગ્રાફ્ટ નિષ્ફળતા અથવા લાંબા સમય સુધી રોગપ્રતિકારક શક્તિના દમનની જીવલેણ ગૂંચવણોથી પ્રાપ્તકર્તાના મૃત્યુને સંબોધિત કરવું. ફેફસાના પ્રત્યારોપણ પ્રાપ્તકર્તાઓ માટે, સક્રિય લાંબા ગાળાની સંભાળ આપવી જોઈએ, જેમાં એક તરફ ગ્રાફ્ટ કાર્યનું નિરીક્ષણ અને જાળવણી કરીને, રોગપ્રતિકારક શક્તિના પ્રતિકૂળ અસરોને ઘટાડીને અને બીજી તરફ પ્રાપ્તકર્તાના શારીરિક અને માનસિક સ્વાસ્થ્યને ટેકો આપીને પ્રાપ્તકર્તાના એકંદર સ્વાસ્થ્યને સુરક્ષિત રાખવા માટે ટીમવર્કની જરૂર છે (આકૃતિ 1).
ભવિષ્યની દિશા
ફેફસાંનું પ્રત્યારોપણ એ એક એવી સારવાર છે જે ટૂંકા સમયમાં ઘણી આગળ વધી ગઈ છે, પરંતુ હજુ સુધી તેની સંપૂર્ણ ક્ષમતા સુધી પહોંચી શકી નથી. યોગ્ય દાતા ફેફસાંની અછત એક મોટો પડકાર છે, અને દાતાઓનું મૂલ્યાંકન અને સંભાળ રાખવા, દાતા ફેફસાંની સારવાર અને સમારકામ કરવા અને દાતા જાળવણીમાં સુધારો કરવા માટેની નવી પદ્ધતિઓ હજુ પણ વિકસાવવામાં આવી રહી છે. ચોખ્ખા લાભો વધારવા માટે દાતાઓ અને પ્રાપ્તકર્તાઓ વચ્ચેના મેળ ખાતામાં સુધારો કરીને અંગ ફાળવણી નીતિઓમાં સુધારો કરવો જરૂરી છે. મોલેક્યુલર ડાયગ્નોસ્ટિક્સ દ્વારા, ખાસ કરીને દાતા દ્વારા મેળવેલા મફત ડીએનએ દ્વારા, અથવા રોગપ્રતિકારક શક્તિને ઘટાડવા માટે માર્ગદર્શન આપવામાં, અસ્વીકાર અથવા ચેપનું નિદાન કરવામાં રસ વધી રહ્યો છે; જો કે, વર્તમાન ક્લિનિકલ ગ્રાફ્ટ મોનિટરિંગ પદ્ધતિઓના જોડાણ તરીકે આ ડાયગ્નોસ્ટિક્સની ઉપયોગિતા નક્કી કરવાની બાકી છે.
ફેફસાં ટ્રાન્સપ્લાન્ટેશન ક્ષેત્રનો વિકાસ કન્સોર્ટિયમ (દા.ત., ClinicalTrials.gov નોંધણી નંબર NCT04787822; https://lungtransplantconsortium.org) ની રચના દ્વારા થયો છે, જે સાથે મળીને કામ કરશે, પ્રાથમિક ગ્રાફ્ટ ડિસફંક્શન, CLAD આગાહી, પ્રારંભિક નિદાન અને આંતરિક બિંદુઓ (એન્ડોટાઇપિંગ), રિફાઇન સિન્ડ્રોમના નિવારણ અને સારવારમાં મદદ કરશે. પ્રાથમિક ગ્રાફ્ટ ડિસફંક્શન, એન્ટિબોડી-મધ્યસ્થી અસ્વીકાર, ALAD અને CLAD મિકેનિઝમ્સના અભ્યાસમાં ઝડપી પ્રગતિ થઈ છે. વ્યક્તિગત ઇમ્યુનોસપ્રેસિવ થેરાપી દ્વારા આડઅસરો ઘટાડવા અને ALAD અને CLAD ના જોખમને ઘટાડવા, તેમજ દર્દી-કેન્દ્રિત પરિણામોને વ્યાખ્યાયિત કરવા અને તેમને પરિણામ પગલાંમાં સમાવિષ્ટ કરવા, ફેફસાં ટ્રાન્સપ્લાન્ટેશનની લાંબા ગાળાની સફળતાને સુધારવા માટે ચાવીરૂપ રહેશે.
પોસ્ટ સમય: નવેમ્બર-23-2024