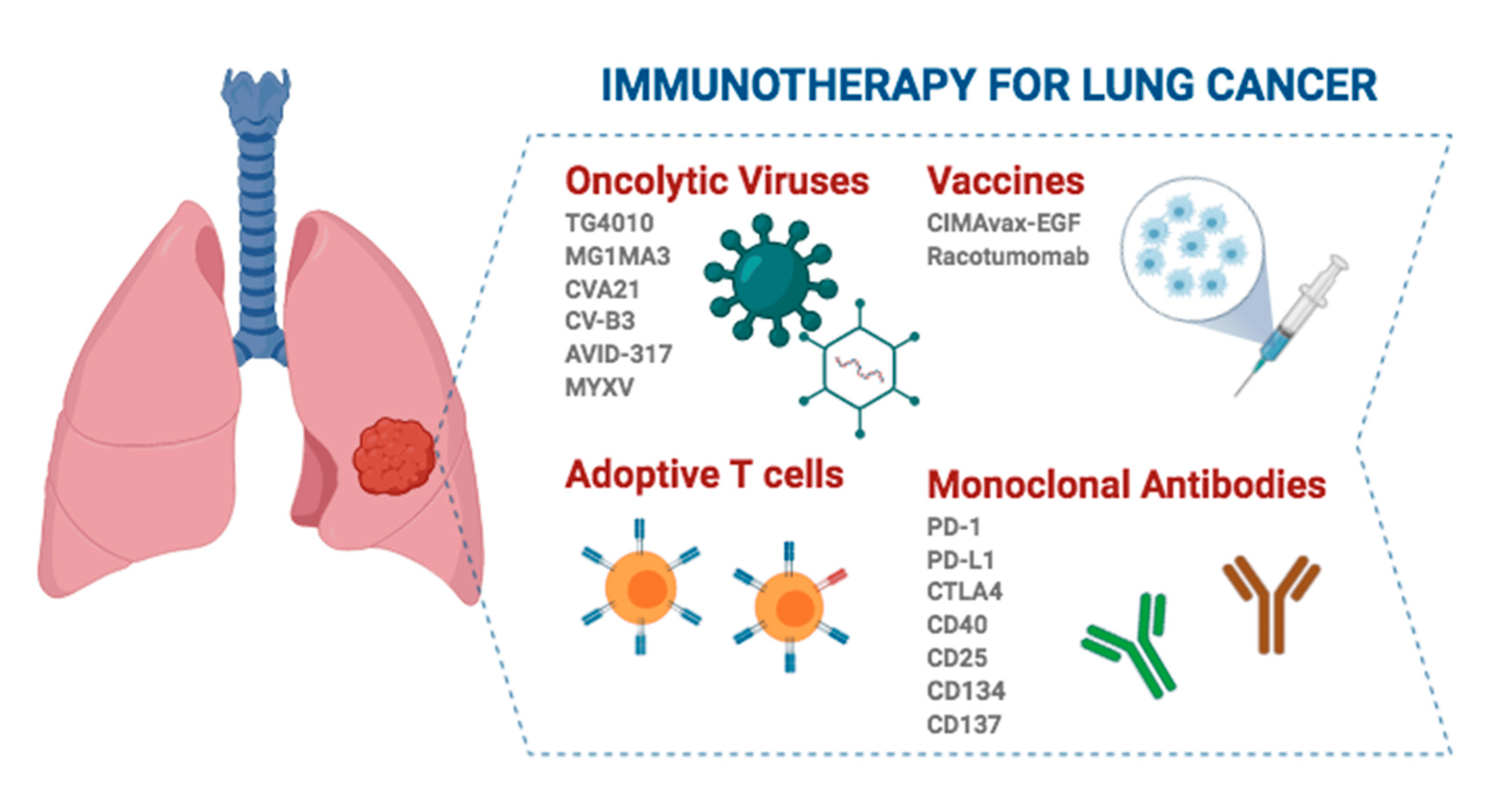
ફેફસાના કેન્સરની કુલ સંખ્યાના લગભગ 80%-85% નોન-સ્મોલ સેલ લંગ કેન્સર (NSCLC) છે, અને પ્રારંભિક NSCLC ની આમૂલ સારવાર માટે સર્જિકલ રિસેક્શન સૌથી અસરકારક માધ્યમ છે. જો કે, પેરીઓપરેટિવ કીમોથેરાપી પછી પુનરાવૃત્તિમાં માત્ર 15% ઘટાડો અને 5 વર્ષના અસ્તિત્વમાં 5% સુધારા સાથે, એક મોટી અપૂર્ણ ક્લિનિકલ જરૂરિયાત છે.
તાજેતરના વર્ષોમાં NSCLC માટે પેરીઓપરેટિવ ઇમ્યુનોથેરાપી એક નવું સંશોધન કેન્દ્ર છે, અને તબક્કા 3 ના રેન્ડમાઇઝ્ડ કંટ્રોલ્ડ ટ્રાયલ્સના પરિણામોએ પેરીઓપરેટિવ ઇમ્યુનોથેરાપીનું મહત્વપૂર્ણ સ્થાન સ્થાપિત કર્યું છે.
ઓપરેશનલ પ્રારંભિક તબક્કાના નોન-સ્મોલ સેલ લંગ કેન્સર (NSCLC) ધરાવતા દર્દીઓ માટે ઇમ્યુનોથેરાપીમાં તાજેતરના વર્ષોમાં નોંધપાત્ર પ્રગતિ થઈ છે, અને આ સારવાર વ્યૂહરચના માત્ર દર્દીઓના જીવનકાળને લંબાવે છે, પરંતુ જીવનની ગુણવત્તામાં પણ સુધારો કરે છે, જે પરંપરાગત શસ્ત્રક્રિયા માટે અસરકારક પૂરક છે.
ઇમ્યુનોથેરાપી ક્યારે આપવામાં આવે છે તેના આધારે, પ્રારંભિક તબક્કાના ઓપરેશનલ NSCLC ની સારવારમાં ઇમ્યુનોથેરાપીના ત્રણ મુખ્ય પ્રકારો છે:
1. ફક્ત નિયોએડજુવન્ટ ઇમ્યુનોથેરાપી: ગાંઠનું કદ ઘટાડવા અને ફરીથી થવાનું જોખમ ઘટાડવા માટે સર્જરી પહેલાં ઇમ્યુનોથેરાપી કરવામાં આવે છે. ચેકમેટ 816 અભ્યાસ [1] દર્શાવે છે કે કીમોથેરાપી સાથે ઇમ્યુનોથેરાપી એકલા કીમોથેરાપીની તુલનામાં નિયોએડજુવન્ટ તબક્કામાં ઇવેન્ટ-ફ્રી સર્વાઇવલ (EFS) માં નોંધપાત્ર સુધારો કરે છે. વધુમાં, નિયોએડજુવન્ટ ઇમ્યુનોથેરાપી દર્દીઓના પેથોલોજીકલ કમ્પ્લીટ રિસ્પોન્સ રેટ (pCR) માં સુધારો કરતી વખતે પુનરાવૃત્તિ દર પણ ઘટાડી શકે છે, જેનાથી શસ્ત્રક્રિયા પછી ફરીથી થવાની સંભાવના ઓછી થાય છે.
2. પેરીઓપરેટિવ ઇમ્યુનોથેરાપી (નિયોએડજુવન્ટ + સહાયક): આ મોડમાં, ઇમ્યુનોથેરાપી સર્જરી પહેલા અને પછી આપવામાં આવે છે જેથી તેની એન્ટિટ્યુમર અસરને મહત્તમ કરી શકાય અને સર્જરી પછીના ન્યૂનતમ અવશેષ જખમને દૂર કરી શકાય. આ સારવાર મોડેલનો મુખ્ય ધ્યેય નિયોએડજુવન્ટ (પ્રી-ઓપરેટિવ) અને એડજુવન્ટ (પોસ્ટ-ઓપરેટિવ) તબક્કામાં ઇમ્યુનોથેરાપીને જોડીને ગાંઠના દર્દીઓ માટે લાંબા ગાળાના અસ્તિત્વ અને ઉપચાર દરમાં સુધારો કરવાનો છે. કીકીનોટ 671 આ મોડેલનું પ્રતિનિધિત્વ કરે છે [2]. પોઝિટિવ EFS અને OS એન્ડપોઇન્ટ્સ સાથે એકમાત્ર રેન્ડમાઇઝ્ડ કંટ્રોલ ટ્રાયલ (RCT) તરીકે, તેણે પેરીઓપરેટિવલી રિસેક્ટેબલ સ્ટેજ Ⅱ, ⅢA, અને ⅢB (N2) NSCLC દર્દીઓમાં કીમોથેરાપી સાથે પેલિઝુમાબની અસરકારકતાનું મૂલ્યાંકન કર્યું. ફક્ત કીમોથેરાપીની તુલનામાં, પેમ્બ્રોલિઝુમાબે કીમોથેરાપી સાથે મધ્ય EFS ને 2.5 વર્ષ સુધી લંબાવ્યું અને રોગની પ્રગતિ, પુનરાવૃત્તિ અથવા મૃત્યુનું જોખમ 41% ઘટાડ્યું; KEYNOTE-671 એ રિસેક્ટેબલ NSCLC માં એકંદર સર્વાઇવલ (OS) લાભ દર્શાવતો પ્રથમ ઇમ્યુનોથેરાપી અભ્યાસ પણ હતો, જેમાં મૃત્યુના જોખમમાં 28% ઘટાડો (HR, 0.72), જે પ્રારંભિક તબક્કાના NSCLC માટે નિયોએડજુવન્ટ અને સહાયક ઇમ્યુનોથેરાપીમાં એક સીમાચિહ્નરૂપ છે.
3. ફક્ત સહાયક ઇમ્યુનોથેરાપી: આ સ્થિતિમાં, દર્દીઓને શસ્ત્રક્રિયા પહેલાં દવાની સારવાર મળતી ન હતી, અને અવશેષ ગાંઠોના પુનરાવૃત્તિને રોકવા માટે શસ્ત્રક્રિયા પછી ઇમ્યુનોડ્રગ્સનો ઉપયોગ કરવામાં આવતો હતો, જે ઉચ્ચ પુનરાવર્તન જોખમ ધરાવતા દર્દીઓ માટે યોગ્ય છે. IMpower010 અભ્યાસમાં સંપૂર્ણપણે રિસેક્ટેડ સ્ટેજ IB થી IIIA (AJCC 7મી આવૃત્તિ) NSCLC [3] ધરાવતા દર્દીઓમાં પોસ્ટઓપરેટિવ સહાયક એટિલિઝુમાબ વિરુદ્ધ શ્રેષ્ઠ સહાયક ઉપચારની અસરકારકતાનું મૂલ્યાંકન કરવામાં આવ્યું હતું. પરિણામો દર્શાવે છે કે સ્ટેજ ⅱ થી ⅢA પર PD-L1 પોઝિટિવ દર્દીઓમાં એટિલિઝુમાબ સાથે સહાયક ઉપચાર રોગ-મુક્ત સર્વાઇવલ (DFS) ને નોંધપાત્ર રીતે લંબાવતો હતો. વધુમાં, KEYNOTE-091/PEARLS અભ્યાસમાં સ્ટેજ IB થી IIIA NSCLC [4] ધરાવતા સંપૂર્ણપણે રિસેક્ટેડ દર્દીઓમાં સહાયક ઉપચાર તરીકે પેમ્બ્રોલિઝુમાબની અસરનું મૂલ્યાંકન કરવામાં આવ્યું હતું. એકંદર વસ્તીમાં પાબોલીઝુમાબ નોંધપાત્ર રીતે લંબાયો હતો (HR, 0.76), પાબોલીઝુમાબ જૂથમાં સરેરાશ DFS 53.6 મહિના અને પ્લેસબો જૂથમાં 42 મહિના હતો. PD-L1 ટ્યુમર રેપોરેશન સ્કોર (TPS) ≥50% ધરાવતા દર્દીઓના પેટાજૂથમાં, જોકે પાબોલીઝુમાબ જૂથમાં DFS લાંબો હતો, બે જૂથો વચ્ચેનો તફાવત પ્રમાણમાં નાના નમૂનાના કદને કારણે આંકડાકીય રીતે નોંધપાત્ર ન હતો, અને પુષ્ટિ કરવા માટે લાંબા સમય સુધી ફોલો-અપની જરૂર હતી.
ઇમ્યુનોથેરાપીને અન્ય દવાઓ સાથે જોડવામાં આવે છે કે ઉપચારાત્મક પગલાં અને સંયોજન પદ્ધતિ અનુસાર, નિયોએડજુવન્ટ ઇમ્યુનોથેરાપી અને સહાયક ઇમ્યુનોથેરાપીના કાર્યક્રમને નીચેના ત્રણ મુખ્ય પદ્ધતિઓમાં વિભાજિત કરી શકાય છે:
1. સિંગલ ઇમ્યુનોથેરાપી: આ પ્રકારની ઉપચારમાં LCMC3 [5], IMpower010 [3], KEYNOTE-091/PEARLS [4], BR.31 [6], અને ANVIL [7] જેવા અભ્યાસોનો સમાવેશ થાય છે, જે (નવી) સહાયક ઉપચાર તરીકે સિંગલ ઇમ્યુનોથેરાપી દવાઓના ઉપયોગ દ્વારા વર્ગીકૃત થયેલ છે.
2. ઇમ્યુનોથેરાપી અને કીમોથેરાપીનું સંયોજન: આવા અભ્યાસોમાં KEYNOTE-671 [2], CheckMate 77T [8], AEGEAN [9], RATIONALE-315 [10], Neotorch [11], અને IMpower030 [12]નો સમાવેશ થાય છે. આ અભ્યાસોમાં પેરીઓપરેટિવ સમયગાળામાં ઇમ્યુનોથેરાપી અને કીમોથેરાપીના સંયોજનની અસરો પર ધ્યાન આપવામાં આવ્યું હતું.
3. ઇમ્યુનોથેરાપીનું અન્ય સારવાર પદ્ધતિઓ સાથે સંયોજન: (1) અન્ય ઇમ્યુનોડ્રગ્સ સાથે સંયોજન: ઉદાહરણ તરીકે, NEOSTAR પરીક્ષણ [13] માં સાયટોટોક્સિક T લિમ્ફોસાઇટ-સંકળાયેલ એન્ટિજેન 4 (CTLA-4) ને જોડવામાં આવ્યું હતું, NEO-Predict-Lung પરીક્ષણ [14] માં લિમ્ફોસાઇટ સક્રિયકરણ જનીન 3 (LAG-3) એન્ટિબોડીને જોડવામાં આવ્યું હતું, અને SKYSCRAPER 15 પરીક્ષણમાં T સેલ ઇમ્યુનોગ્લોબ્યુલિન અને ITIM માળખાંને જોડવામાં આવ્યા હતા. TIGIT એન્ટિબોડી સંયોજન [15] જેવા અભ્યાસોએ રોગપ્રતિકારક દવાઓના સંયોજન દ્વારા એન્ટિ-ટ્યુમર અસરમાં વધારો કર્યો છે. (2) રેડિયોથેરાપી સાથે સંયોજન: ઉદાહરણ તરીકે, સ્ટીરિયોટેક્ટિક રેડિયોથેરાપી (SBRT) સાથે સંયોજન duvaliumab પ્રારંભિક NSCLC ની ઉપચારાત્મક અસરને વધારવા માટે રચાયેલ છે [16]; (3) એન્ટિ-એન્જિયોજેનિક દવાઓ સાથે સંયોજન: ઉદાહરણ તરીકે, EAST ENERGY અભ્યાસ [17] એ ઇમ્યુનોથેરાપી સાથે સંયોજનમાં રામુમાબની સિનર્જિસ્ટિક અસરની શોધ કરી. બહુવિધ ઇમ્યુનોથેરાપી મોડ્સનું સંશોધન દર્શાવે છે કે પેરીઓપરેટિવ સમયગાળામાં ઇમ્યુનોથેરાપીના ઉપયોગની પદ્ધતિ હજુ પણ સંપૂર્ણપણે સમજી શકાઈ નથી. જોકે એકલા ઇમ્યુનોથેરાપીથી પેરીઓપરેટિવ સારવારમાં સકારાત્મક પરિણામો જોવા મળ્યા છે, કીમોથેરાપી, રેડિયેશન થેરાપી, એન્ટિએન્જિયોજેનિક થેરાપી અને CTLA-4, LAG-3 અને TIGIT જેવા અન્ય રોગપ્રતિકારક ચેકપોઇન્ટ અવરોધકોને જોડીને, સંશોધકો ઇમ્યુનોથેરાપીની અસરકારકતામાં વધુ વધારો કરવાની આશા રાખે છે.
પ્રારંભિક NSCLC માટે ઇમ્યુનોથેરાપીના શ્રેષ્ઠ મોડ અંગે હજુ પણ કોઈ નિષ્કર્ષ નથી, ખાસ કરીને શું પેરીઓપરેટિવ ઇમ્યુનોથેરાપી ફક્ત નિયોએડજુવન્ટ ઇમ્યુનોથેરાપી સાથે સરખામણી કરવામાં આવે છે, અને શું વધારાની સહાયક ઇમ્યુનોથેરાપી નોંધપાત્ર વધારાની અસરો લાવી શકે છે, હજુ પણ સીધા તુલનાત્મક પરીક્ષણ પરિણામોનો અભાવ છે.
ફોર્ડે અને અન્યોએ રેન્ડમાઇઝ્ડ કંટ્રોલ્ડ ટ્રાયલ્સની અસરનું અનુકરણ કરવા માટે એક્સપ્લોરેટરી પ્રોપેન્સિટી સ્કોર વેઇટેડ વિશ્લેષણનો ઉપયોગ કર્યો, અને આ પરિબળોની ગૂંચવણભરી અસર ઘટાડવા માટે વિવિધ અભ્યાસ વસ્તીઓમાં બેઝલાઇન ડેમોગ્રાફિક્સ અને રોગની લાક્ષણિકતાઓને સમાયોજિત કરી, જેનાથી ચેકમેટ 816 [1] અને ચેકમેટ 77T [8] ના પરિણામો વધુ તુલનાત્મક બન્યા. સરેરાશ ફોલો-અપ સમય અનુક્રમે 29.5 મહિના (ચેકમેટ 816) અને 33.3 મહિના (ચેકમેટ 77T) હતો, જે EFS અને અન્ય મુખ્ય અસરકારકતા માપદંડોનું અવલોકન કરવા માટે પૂરતો ફોલો-અપ સમય પૂરો પાડે છે.
ભારિત વિશ્લેષણમાં, EFS નો HR 0.61 (95% CI, 0.39 થી 0.97) હતો, જે સૂચવે છે કે પેરીઓપરેટિવ નેબ્યુલિયમબ સંયુક્ત કીમોથેરાપી જૂથ (ચેકમેટ 77T મોડ) માં નિયોએડજુવન્ટ નેબ્યુલિયમબ સંયુક્ત કીમોથેરાપી જૂથ (ચેકમેટ 816) ની તુલનામાં પુનરાવૃત્તિ અથવા મૃત્યુનું જોખમ 39% ઓછું હતું. પેરીઓપરેટિવ નેબ્યુલિયમબ વત્તા કીમોથેરાપી જૂથે બેઝલાઇન તબક્કામાં બધા દર્દીઓમાં સાધારણ ફાયદો દર્શાવ્યો હતો, અને 1% કરતા ઓછા ગાંઠ PD-L1 અભિવ્યક્તિ (પુનરાવૃત્તિ અથવા મૃત્યુના જોખમમાં 49% ઘટાડો) ધરાવતા દર્દીઓમાં અસર વધુ સ્પષ્ટ હતી. વધુમાં, જે દર્દીઓ pCR પ્રાપ્ત કરવામાં નિષ્ફળ ગયા હતા, તેમના માટે પેરીઓપરેટિવ નેબ્યુલિયમબ સંયુક્ત કીમોથેરાપી જૂથે નિયોએડજુવન્ટ નેબ્યુલિયમબ સંયુક્ત કીમોથેરાપી જૂથ કરતાં EFS (પુનરાવૃત્તિ અથવા મૃત્યુના જોખમમાં 35% ઘટાડો) નો વધુ ફાયદો દર્શાવ્યો હતો. આ પરિણામો સૂચવે છે કે પેરીઓપરેટિવ ઇમ્યુનોથેરાપી મોડેલ ફક્ત નિયોએડજુવન્ટ ઇમ્યુનોથેરાપી મોડેલ કરતાં વધુ ફાયદાકારક છે, ખાસ કરીને પ્રારંભિક સારવાર પછી ઓછી PD-L1 અભિવ્યક્તિ અને ગાંઠના અવશેષો ધરાવતા દર્દીઓમાં.
જોકે, કેટલીક પરોક્ષ સરખામણીઓ (જેમ કે મેટા-વિશ્લેષણો) એ નિયોએડજુવન્ટ ઇમ્યુનોથેરાપી અને પેરીઓપરેટિવ ઇમ્યુનોથેરાપી [18] વચ્ચે અસ્તિત્વમાં કોઈ નોંધપાત્ર તફાવત દર્શાવ્યો નથી. વ્યક્તિગત દર્દીના ડેટા પર આધારિત મેટા-વિશ્લેષણમાં જાણવા મળ્યું છે કે પેરીઓપરેટિવ ઇમ્યુનોથેરાપી અને નિયોએડજુવન્ટ ઇમ્યુનોથેરાપીના પ્રારંભિક તબક્કાના NSCLC [19] ધરાવતા દર્દીઓમાં pCR અને નોન-PCR પેટાજૂથોમાં EFS પર સમાન પરિણામો મળ્યા હતા. વધુમાં, સહાયક ઇમ્યુનોથેરાપી તબક્કાનું યોગદાન, ખાસ કરીને દર્દીઓ pCR પ્રાપ્ત કર્યા પછી, ક્લિનિકમાં એક વિવાદાસ્પદ મુદ્દો રહે છે.
તાજેતરમાં, યુએસ ફૂડ એન્ડ ડ્રગ એડમિનિસ્ટ્રેશન (FDA) ઓન્કોલોજી ડ્રગ્સ એડવાઇઝરી કમિટીએ આ મુદ્દા પર ચર્ચા કરી, ભાર મૂક્યો કે સહાયક ઇમ્યુનોથેરાપીની ચોક્કસ ભૂમિકા હજુ પણ અસ્પષ્ટ છે [20]. એવી ચર્ચા કરવામાં આવી હતી કે: (1) સારવારના દરેક તબક્કાની અસરોને અલગ પાડવી મુશ્કેલ છે: કારણ કે પેરીઓપરેટિવ પ્રોગ્રામમાં બે તબક્કાઓ હોય છે, નિયોએડજુવન્ટ અને સહાયક, એકંદર અસરમાં દરેક તબક્કાના વ્યક્તિગત યોગદાનને નક્કી કરવું મુશ્કેલ છે, જેના કારણે કયો તબક્કો વધુ મહત્વપૂર્ણ છે, અથવા બંને તબક્કાઓ એકસાથે હાથ ધરવાની જરૂર છે કે કેમ તે નક્કી કરવું મુશ્કેલ બને છે; (2) વધુ પડતી સારવારની શક્યતા: જો ઇમ્યુનોથેરાપી બંને સારવાર તબક્કામાં સામેલ હોય, તો તે દર્દીઓને વધુ પડતી સારવાર મેળવવાનું કારણ બની શકે છે અને આડઅસરોનું જોખમ વધારી શકે છે; (3) સારવારનો બોજ વધ્યો: સહાયક સારવાર તબક્કામાં વધારાની સારવાર દર્દીઓ માટે વધુ સારવારનો બોજ લાવી શકે છે, ખાસ કરીને જો એકંદર અસરકારકતામાં તેના યોગદાન વિશે અનિશ્ચિતતા હોય. ઉપરોક્ત ચર્ચાના જવાબમાં, સ્પષ્ટ નિષ્કર્ષ કાઢવા માટે, ભવિષ્યમાં વધુ ચકાસણી માટે વધુ સખત રીતે ડિઝાઇન કરાયેલ રેન્ડમાઇઝ્ડ કંટ્રોલ્ડ ટ્રાયલ્સની જરૂર છે.
પોસ્ટ સમય: ડિસેમ્બર-07-2024