ઇઓસિનોફિલિયા અને પ્રણાલીગત લક્ષણો (ડ્રેસ) સાથે દવા પ્રતિભાવ, જેને દવા-પ્રેરિત અતિસંવેદનશીલતા સિન્ડ્રોમ તરીકે પણ ઓળખવામાં આવે છે, તે એક ગંભીર ટી-સેલ-મધ્યસ્થી ત્વચા પ્રતિકૂળ પ્રતિક્રિયા છે જે ફોલ્લીઓ, તાવ, આંતરિક અવયવોની સંડોવણી અને ચોક્કસ દવાઓના લાંબા સમય સુધી ઉપયોગ પછી પ્રણાલીગત લક્ષણો દ્વારા વર્ગીકૃત થયેલ છે.
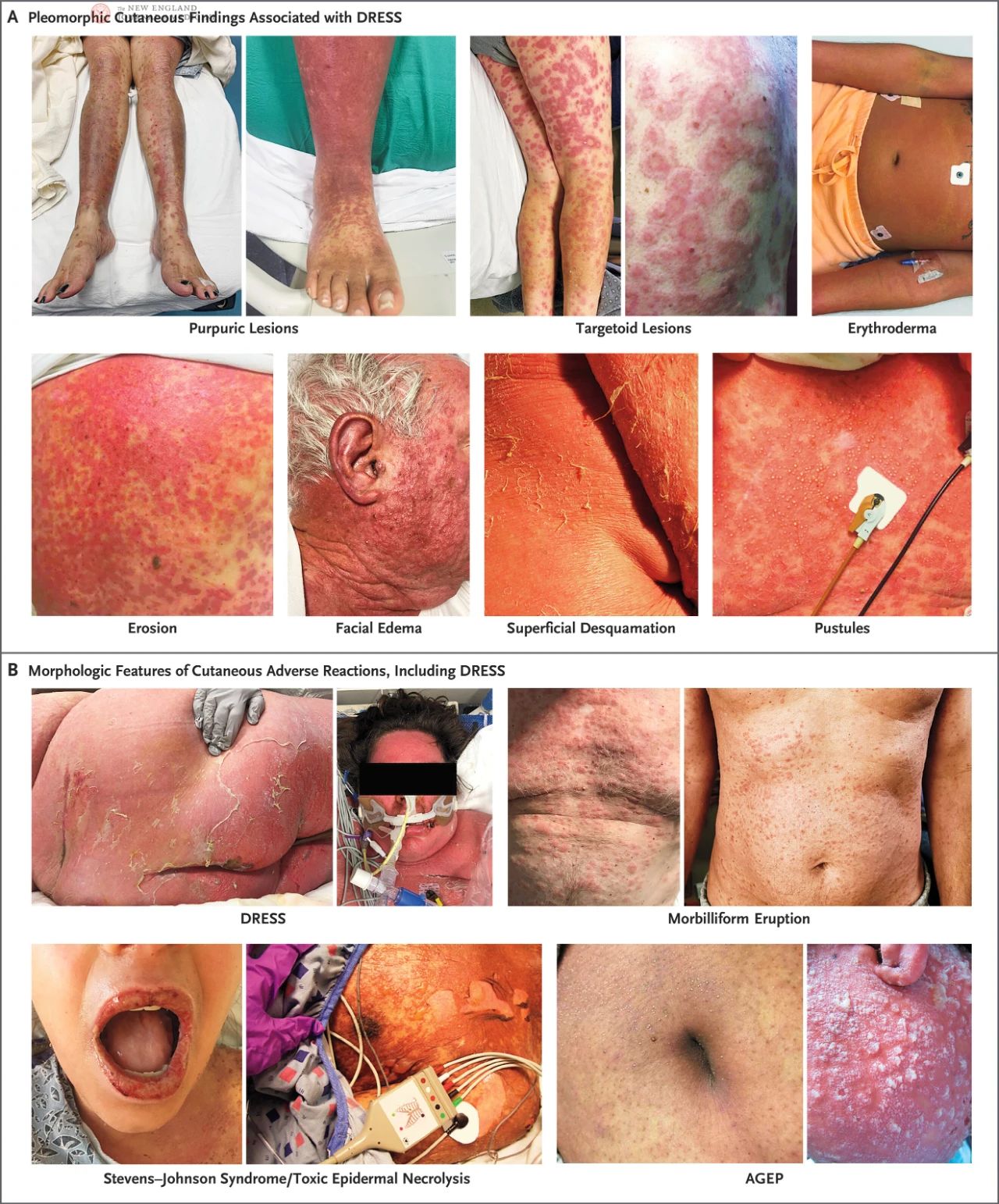
ડ્રગ લેનારા 1,000 માંથી 1 થી 10,000 માંથી 1 દર્દીઓમાં ડ્રેસ જોવા મળે છે, જે દવાના પ્રકાર પર આધાર રાખે છે. મોટાભાગના ડ્રેસ કેસો પાંચ દવાઓને કારણે થયા હતા, જે ઘટનાના ઉતરતા ક્રમમાં હતા: એલોપ્યુરિનોલ, વેનકોમિસિન, લેમોટ્રિજીન, કાર્બામાઝેપિન અને ટ્રાઇમેથોપ્રિડિન-સલ્ફામેથોક્સાઝોલ. જોકે ડ્રેસ પ્રમાણમાં દુર્લભ છે, તે હોસ્પિટલમાં દાખલ દર્દીઓમાં ત્વચાની દવા પ્રતિક્રિયાઓના 23% સુધીનું કારણ બને છે. ડ્રેસના પ્રોડ્રોમલ લક્ષણો (ઇઓસિનોફિલિયા અને પ્રણાલીગત લક્ષણો સાથે ડ્રગ પ્રતિભાવ) માં તાવ, સામાન્ય અસ્વસ્થતા, ગળામાં દુખાવો, ગળી જવામાં મુશ્કેલી, ખંજવાળ, ત્વચામાં બળતરા અથવા ઉપરોક્તનું મિશ્રણ શામેલ છે. આ તબક્કા પછી, દર્દીઓમાં ઘણીવાર ઓરી જેવા ફોલ્લીઓ થાય છે જે ધડ અને ચહેરા પર શરૂ થાય છે અને ધીમે ધીમે ફેલાય છે, આખરે શરીરની 50% થી વધુ ત્વચાને આવરી લે છે. ચહેરા પર સોજો એ ડ્રેસના લાક્ષણિક લક્ષણોમાંનું એક છે અને તે કાનના લોબમાં નવા ત્રાંસા ફોલ્લીઓ તરફ દોરી શકે છે અથવા વધારી શકે છે, જે ડ્રેસને સરળ ઓરી જેવા ડ્રગ ફોલ્લીઓથી અલગ પાડવામાં મદદ કરે છે.
ડ્રેસ ધરાવતા દર્દીઓમાં વિવિધ પ્રકારના જખમ હોઈ શકે છે, જેમાં અિટકૅરીયા, ખરજવું, લિકેનૉઇડ ફેરફારો, એક્સ્ફોલિએટિવ ડર્મેટાઇટિસ, એરિથેમા, લક્ષ્ય આકારના જખમ, પર્પુરા, ફોલ્લા, ફોલ્લા અથવા આના મિશ્રણનો સમાવેશ થાય છે. એક જ દર્દીમાં એક જ સમયે અનેક ત્વચાના જખમ હોઈ શકે છે અથવા રોગ આગળ વધતાં બદલાઈ શકે છે. કાળી ત્વચાવાળા દર્દીઓમાં, પ્રારંભિક એરિથેમા ધ્યાનપાત્ર ન હોઈ શકે, તેથી સારી પ્રકાશની સ્થિતિમાં તેની કાળજીપૂર્વક તપાસ કરવાની જરૂર છે. ચહેરા, ગરદન અને છાતીના વિસ્તારમાં ફોલ્લા સામાન્ય છે.
યુરોપિયન રજિસ્ટ્રી ઓફ સિરિયસ ક્યુટેનિયસ એડવર્સ રિએક્શન્સ (RegiSCAR) ના અભ્યાસમાં, 56% DRESS દર્દીઓમાં હળવી મ્યુકોસલ બળતરા અને ધોવાણ થયું હતું, જેમાં 15% દર્દીઓમાં મ્યુકોસલ બળતરા બહુવિધ સ્થળોએ થઈ હતી, જેમાં સામાન્ય રીતે ઓરોફેરિન્ક્સનો સમાવેશ થતો હતો. RegiSCAR અભ્યાસમાં, મોટાભાગના DRESS દર્દીઓમાં પ્રણાલીગત લસિકા ગાંઠનું વિસ્તરણ હતું, અને કેટલાક દર્દીઓમાં, લસિકા ગાંઠનું વિસ્તરણ ત્વચાના લક્ષણો પહેલા પણ હતું. ફોલ્લીઓ સામાન્ય રીતે બે અઠવાડિયાથી વધુ સમય સુધી ચાલે છે અને લાંબા સમય સુધી પુનઃપ્રાપ્તિનો સમયગાળો હોય છે, જ્યારે સુપરફિસિયલ ડેસ્ક્વેમેશન મુખ્ય લક્ષણ હોય છે. વધુમાં, અત્યંત દુર્લભ હોવા છતાં, DRESS ધરાવતા દર્દીઓની સંખ્યા ઓછી છે જેમની સાથે ફોલ્લીઓ અથવા ઇઓસિનોફિલિયા ન પણ હોય.
DRESS ના પ્રણાલીગત જખમ સામાન્ય રીતે લોહી, યકૃત, કિડની, ફેફસાં અને હૃદય પ્રણાલીઓને અસર કરે છે, પરંતુ લગભગ દરેક અંગ પ્રણાલી (અંતઃસ્ત્રાવી, જઠરાંત્રિય, ન્યુરોલોજીકલ, ઓક્યુલર અને સંધિવા પ્રણાલીઓ સહિત) તેમાં સામેલ થઈ શકે છે. RegiSCAR અભ્યાસમાં, 36 ટકા દર્દીઓમાં ઓછામાં ઓછું એક બાહ્ય-ત્વચા અંગ સામેલ હતું, અને 56 ટકા દર્દીઓમાં બે કે તેથી વધુ અંગો સામેલ હતા. એટીપિકલ લિમ્ફોસાયટોસિસ એ સૌથી સામાન્ય અને પ્રારંભિક હિમેટોલોજિકલ અસામાન્યતા છે, જ્યારે ઇઓસિનોફિલિયા સામાન્ય રીતે રોગના પછીના તબક્કામાં થાય છે અને ચાલુ રહી શકે છે.
ત્વચા પછી, યકૃત સૌથી વધુ અસરગ્રસ્ત ઘન અંગ છે. ફોલ્લીઓ દેખાય તે પહેલાં લિવર એન્ઝાઇમનું સ્તર વધી શકે છે, સામાન્ય રીતે હળવી ડિગ્રી સુધી, પરંતુ ક્યારેક ક્યારેક સામાન્યની ઉપલી મર્યાદા કરતા 10 ગણા સુધી પહોંચી શકે છે. લિવર ઇજાનો સૌથી સામાન્ય પ્રકાર કોલેસ્ટેસિસ છે, ત્યારબાદ મિશ્ર કોલેસ્ટેસિસ અને યકૃતકોષીય ઇજા થાય છે. દુર્લભ કિસ્સાઓમાં, તીવ્ર યકૃત નિષ્ફળતા એટલી ગંભીર હોઈ શકે છે કે લીવર ટ્રાન્સપ્લાન્ટની જરૂર પડે. લીવર ડિસફંક્શન સાથે DRESS ના કિસ્સાઓમાં, સૌથી સામાન્ય રોગકારક દવા વર્ગ એન્ટિબાયોટિક્સ છે. એક વ્યવસ્થિત સમીક્ષામાં DRES-સંબંધિત રેનલ સિક્વલવાળા 71 દર્દીઓ (67 પુખ્ત વયના અને 4 બાળકો) નું વિશ્લેષણ કરવામાં આવ્યું હતું. જોકે મોટાભાગના દર્દીઓમાં એક સાથે લીવર નુકસાન હોય છે, 5 માંથી 1 દર્દીમાં ફક્ત અલગ કિડની સંડોવણી હોય છે. DRESS દર્દીઓમાં એન્ટિબાયોટિક્સ કિડની નુકસાન સાથે સંકળાયેલ સૌથી સામાન્ય દવાઓ હતી, જેમાં વેનકોમાયસીન 13 ટકા કિડની નુકસાનનું કારણ બને છે, ત્યારબાદ એલોપ્યુરિનોલ અને એન્ટિકોનવલ્સન્ટ્સ આવે છે. તીવ્ર રેનલ ઇજા સીરમ ક્રિએટિનાઇન સ્તરમાં વધારો અથવા ગ્લોમેર્યુલર ફિલ્ટરેશન દરમાં ઘટાડો દ્વારા વર્ગીકૃત કરવામાં આવી હતી, અને કેટલાક કિસ્સાઓમાં પ્રોટીન્યુરિયા, ઓલિગુરિયા, હેમેટુરિયા અથવા ત્રણેય સાથે હતા. વધુમાં, ફક્ત અલગ હિમેટુરિયા અથવા પ્રોટીન્યુરિયા હોઈ શકે છે, અથવા પેશાબ પણ ન હોઈ શકે છે. 30% અસરગ્રસ્ત દર્દીઓ (21/71) ને રેનલ રિપ્લેસમેન્ટ થેરાપી મળી હતી, અને જ્યારે ઘણા દર્દીઓએ કિડનીનું કાર્ય પાછું મેળવ્યું હતું, ત્યારે તે સ્પષ્ટ નહોતું કે લાંબા ગાળાના પરિણામો હતા કે નહીં. DRESS દર્દીઓના 32% દર્દીઓમાં ફેફસાંની સંડોવણી, જે શ્વાસ લેવામાં તકલીફ, સૂકી ઉધરસ, અથવા બંને દ્વારા વર્ગીકૃત થયેલ છે, તે નોંધાયું હતું. ઇમેજિંગ પરીક્ષામાં સૌથી સામાન્ય પલ્મોનરી અસામાન્યતાઓમાં ઇન્ટર્સ્ટિશલ ઇન્ફલિટ્રેશન, એક્યુટ રેસ્પિરેટરી ડિસ્ટ્રેસ સિન્ડ્રોમ અને પ્લ્યુરલ ઇફ્યુઝનનો સમાવેશ થાય છે. ગૂંચવણોમાં એક્યુટ ઇન્ટર્સ્ટિશલ ન્યુમોનિયા, લિમ્ફોસાયટીક ઇન્ટર્સ્ટિશલ ન્યુમોનિયા અને પ્લ્યુરીસીનો સમાવેશ થાય છે. પલ્મોનરી ડ્રેસને ઘણીવાર ન્યુમોનિયા તરીકે ખોટી રીતે નિદાન કરવામાં આવતું હોવાથી, નિદાન માટે ઉચ્ચ સ્તરની તકેદારીની જરૂર પડે છે. ફેફસાંની સંડોવણીવાળા લગભગ તમામ કેસ અન્ય ઘન અંગ તકલીફ સાથે હોય છે. બીજી વ્યવસ્થિત સમીક્ષામાં, DRESS દર્દીઓમાંથી 21% સુધી મ્યોકાર્ડિટિસ હતો. ડ્રેસના અન્ય લક્ષણો ઓછા થયા પછી, અથવા તો ચાલુ રહ્યા પછી પણ મ્યોકાર્ડિટિસ મહિનાઓ સુધી વિલંબિત થઈ શકે છે. આ પ્રકારો તીવ્ર ઇઓસિનોફિલિક મ્યોકાર્ડિટિસ (ટૂંકા ગાળાની રોગપ્રતિકારક શક્તિને દબાવી દેવાની સારવારથી મુક્તિ) થી લઈને તીવ્ર નેક્રોટાઇઝિંગ ઇઓસિનોફિલિક મ્યોકાર્ડિટિસ (50% થી વધુ મૃત્યુદર અને માત્ર 3 થી 4 દિવસનો સરેરાશ જીવિત રહેવાનો દર) સુધીના હોય છે. મ્યોકાર્ડિટિસવાળા દર્દીઓમાં ઘણીવાર શ્વાસ લેવામાં તકલીફ, છાતીમાં દુખાવો, ટાકીકાર્ડિયા અને હાયપોટેન્શન હોય છે, જેની સાથે મ્યોકાર્ડિયલ એન્ઝાઇમનું સ્તર વધે છે, ઇલેક્ટ્રોકાર્ડિયોગ્રામમાં ફેરફાર થાય છે અને ઇકોકાર્ડિયોગ્રાફિક અસામાન્યતાઓ (જેમ કે પેરીકાર્ડિયલ ઇફ્યુઝન, સિસ્ટોલિક ડિસફંક્શન, વેન્ટ્રિક્યુલર સેપ્ટલ હાઇપરટ્રોફી અને બાયવેન્ટ્રિક્યુલર નિષ્ફળતા) હોય છે. કાર્ડિયાક મેગ્નેટિક રેઝોનન્સ ઇમેજિંગ એન્ડોમેટ્રાયલ જખમ જાહેર કરી શકે છે, પરંતુ ચોક્કસ નિદાન માટે સામાન્ય રીતે એન્ડોમેટ્રાયલ બાયોપ્સીની જરૂર પડે છે. ડ્રેસમાં ફેફસાં અને મ્યોકાર્ડિયલ સંડોવણી ઓછી સામાન્ય છે, અને મિનોસાયક્લાઇન સૌથી સામાન્ય પ્રેરક એજન્ટોમાંનું એક છે.
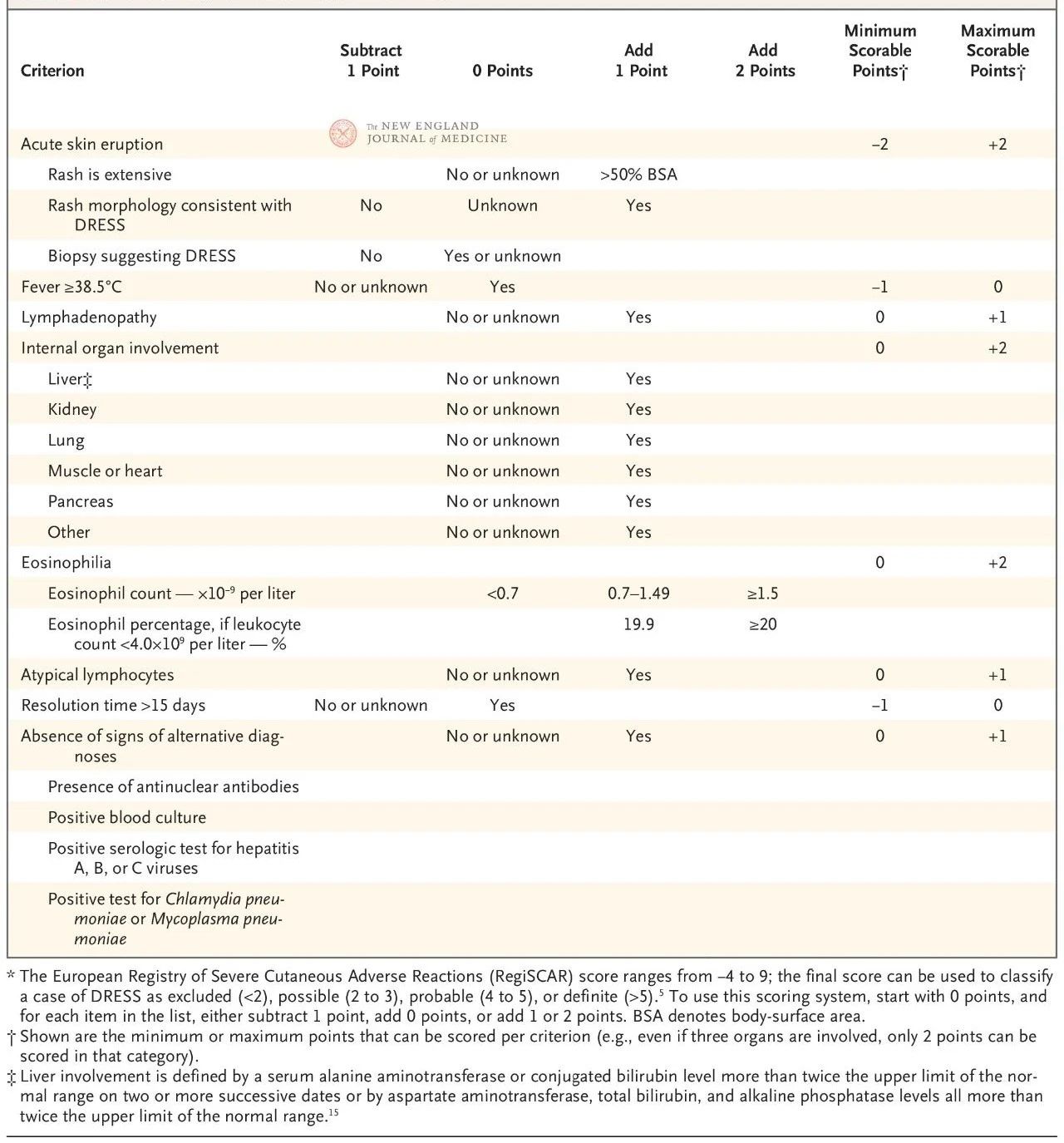
યુરોપિયન RegiSCAR સ્કોરિંગ સિસ્ટમ માન્ય કરવામાં આવી છે અને તેનો વ્યાપકપણે DRESS ના નિદાન માટે ઉપયોગ થાય છે (કોષ્ટક 2). સ્કોરિંગ સિસ્ટમ સાત લાક્ષણિકતાઓ પર આધારિત છે: 38.5°C થી ઉપર શરીરનું મુખ્ય તાપમાન; ઓછામાં ઓછા બે સ્થળોએ વિસ્તૃત લસિકા ગાંઠો; ઇઓસિનોફિલિયા; એટીપિકલ લિમ્ફોસાયટોસિસ; ફોલ્લીઓ (શરીરના સપાટીના 50% થી વધુ વિસ્તારને આવરી લે છે, લાક્ષણિક મોર્ફોલોજિકલ અભિવ્યક્તિઓ, અથવા દવાની અતિસંવેદનશીલતા સાથે સુસંગત હિસ્ટોલોજીકલ તારણો); બાહ્ય-ત્વચાના અંગોની સંડોવણી; અને લાંબા સમય સુધી માફી (15 દિવસથી વધુ).
સ્કોર -4 થી 9 સુધીનો હોય છે, અને ડાયગ્નોસ્ટિક નિશ્ચિતતાને ચાર સ્તરોમાં વિભાજિત કરી શકાય છે: 2 થી નીચેનો સ્કોર કોઈ રોગ નથી સૂચવે છે, 2 થી 3 સંભવિત રોગ સૂચવે છે, 4 થી 5 ખૂબ જ સંભવિત રોગ સૂચવે છે, અને 5 થી વધુ DRESS નું નિદાન સૂચવે છે. RegiSCAR સ્કોર ખાસ કરીને સંભવિત કેસોની પૂર્વવર્તી માન્યતા માટે ઉપયોગી છે કારણ કે દર્દીઓએ રોગની શરૂઆતમાં બધા નિદાન માપદંડોને સંપૂર્ણપણે પૂર્ણ કર્યા ન હોય અથવા સ્કોર સાથે સંકળાયેલ સંપૂર્ણ મૂલ્યાંકન પ્રાપ્ત ન કર્યું હોય.
SJS અને સંબંધિત વિકારો, ઝેરી એપિડર્મલ નેક્રોલિસિસ (TEN), અને તીવ્ર સામાન્યકૃત એક્સફોલિએટિંગ ઇમ્પેટીગો (AGEP) (આકૃતિ 1B) સહિત ત્વચાની અન્ય ગંભીર પ્રતિકૂળ પ્રતિક્રિયાઓથી DRESS ને અલગ પાડવાની જરૂર છે. DRESS માટેનો સેવન સમયગાળો સામાન્ય રીતે અન્ય ગંભીર ત્વચા પ્રતિકૂળ પ્રતિક્રિયાઓ કરતાં લાંબો હોય છે. SJS અને TEN ઝડપથી વિકસે છે અને સામાન્ય રીતે 3 થી 4 અઠવાડિયામાં પોતાની મેળે ઠીક થઈ જાય છે, જ્યારે DRESS ના લક્ષણો વધુ સતત હોય છે. જોકે DRESS દર્દીઓમાં મ્યુકોસલ સંડોવણીને SJS અથવા TEN થી અલગ પાડવાની જરૂર પડી શકે છે, DRESS માં મૌખિક મ્યુકોસલ જખમ સામાન્ય રીતે હળવા અને ઓછા રક્તસ્ત્રાવ હોય છે. DRESS ની લાક્ષણિકતા ધરાવતી ચિહ્નિત ત્વચાની સોજો કેટાટોનિક ગૌણ ફોલ્લાઓ અને ધોવાણ તરફ દોરી શકે છે, જ્યારે SJS અને TEN બાજુના તણાવ સાથે પૂર્ણ-સ્તરવાળા એપિડર્મલ એક્સ્ફોલિયેશન દ્વારા વર્ગીકૃત થયેલ છે, જે ઘણીવાર નિકોલસ્કીના સંકેતને હકારાત્મક દર્શાવે છે. તેનાથી વિપરીત, AGEP સામાન્ય રીતે દવાના સંપર્કમાં આવ્યાના કલાકોથી દિવસોમાં દેખાય છે અને 1 થી 2 અઠવાડિયામાં ઝડપથી ઠીક થઈ જાય છે. AGEP ના ફોલ્લીઓ વક્ર હોય છે અને સામાન્યકૃત ફોલ્લીઓથી બનેલા હોય છે જે વાળના ફોલિકલ્સ સુધી મર્યાદિત નથી, જે DRESS ની લાક્ષણિકતાઓથી કંઈક અંશે અલગ છે.
એક સંભવિત અભ્યાસ દર્શાવે છે કે DRESS દર્દીઓમાંથી 6.8% દર્દીઓમાં SJS, TEN અથવા AGEP બંનેના લક્ષણો હતા, જેમાંથી 2.5% દર્દીઓમાં ત્વચાની ગંભીર પ્રતિકૂળ પ્રતિક્રિયાઓ ઓવરલેપ થતી હોવાનું માનવામાં આવતું હતું. RegiSCAR માન્યતા માપદંડનો ઉપયોગ આ પરિસ્થિતિઓને સચોટ રીતે ઓળખવામાં મદદ કરે છે.
વધુમાં, સામાન્ય ઓરી જેવા દવાના ફોલ્લીઓ સામાન્ય રીતે દવાના સંપર્કમાં આવ્યા પછી 1 થી 2 અઠવાડિયામાં દેખાય છે (ફરીથી સંપર્કમાં આવવાનું ઝડપી છે), પરંતુ ડ્રેસથી વિપરીત, આ ફોલ્લીઓ સામાન્ય રીતે ટ્રાન્સએમિનેઝમાં વધારો, ઇઓસિનોફિલિયામાં વધારો અથવા લક્ષણોમાંથી લાંબા સમય સુધી પુનઃપ્રાપ્તિ સમય સાથે હોતી નથી. ડ્રેસને અન્ય રોગના ક્ષેત્રોથી પણ અલગ પાડવાની જરૂર છે, જેમાં હિમોફેગોસાયટીક લિમ્ફોહિસ્ટિઓસાયટોસિસ, વેસ્ક્યુલર ઇમ્યુનોબ્લાસ્ટિક ટી-સેલ લિમ્ફોમા અને એક્યુટ ગ્રાફ્ટ-વર્સસ-હોસ્ટ રોગનો સમાવેશ થાય છે.
ડ્રેસ સારવાર અંગે નિષ્ણાતોની સર્વસંમતિ અથવા માર્ગદર્શિકા વિકસાવવામાં આવી નથી; હાલની સારવાર ભલામણો નિરીક્ષણ ડેટા અને નિષ્ણાતના અભિપ્રાય પર આધારિત છે. સારવારને માર્ગદર્શન આપવા માટે તુલનાત્મક અભ્યાસોનો પણ અભાવ છે, તેથી સારવારના અભિગમો એકસમાન નથી.
રોગ પેદા કરતી સ્પષ્ટ દવા સારવાર
ડ્રેસમાં પહેલું અને સૌથી મહત્વપૂર્ણ પગલું એ છે કે સૌથી સંભવિત કારણભૂત દવા ઓળખવી અને બંધ કરવી. દર્દીઓ માટે વિગતવાર દવા ચાર્ટ વિકસાવવાથી આ પ્રક્રિયામાં મદદ મળી શકે છે. ડ્રગ ચાર્ટિંગ દ્વારા, ક્લિનિશિયનો બધી શક્ય રોગ પેદા કરતી દવાઓનું વ્યવસ્થિત રીતે દસ્તાવેજીકરણ કરી શકે છે અને ડ્રગના સંપર્ક અને ફોલ્લીઓ, ઇઓસિનોફિલિયા અને અંગ સંડોવણી વચ્ચેના સમયના સંબંધનું વિશ્લેષણ કરી શકે છે. આ માહિતીનો ઉપયોગ કરીને, ડોકટરો ડ્રગને ટ્રિગર કરવાની સૌથી વધુ સંભાવના ધરાવતી દવાની તપાસ કરી શકે છે અને સમયસર તે દવાનો ઉપયોગ બંધ કરી શકે છે. વધુમાં, ક્લિનિશિયનો ત્વચાની અન્ય ગંભીર પ્રતિકૂળ પ્રતિક્રિયાઓ માટે ડ્રગ કારણભૂતતા નક્કી કરવા માટે ઉપયોગમાં લેવાતા અલ્ગોરિધમ્સનો પણ સંદર્ભ લઈ શકે છે.
દવા - ગ્લુકોકોર્ટિકોઇડ્સ
ડ્રેસની માફી અને પુનરાવૃત્તિની સારવાર માટે પ્રણાલીગત ગ્લુકોકોર્ટિકોઇડ્સ મુખ્ય માધ્યમ છે. પરંપરાગત પ્રારંભિક માત્રા 0.5 થી 1 મિલિગ્રામ/દિવસ/કિલો પ્રતિ દિવસ છે (પ્રેડનિસોન સમકક્ષમાં માપવામાં આવે છે), તેમ છતાં ડ્રેસ માટે કોર્ટિકોસ્ટેરોઇડ્સની અસરકારકતાનું મૂલ્યાંકન કરવા માટેના ક્લિનિકલ ટ્રાયલનો અભાવ છે, તેમજ વિવિધ ડોઝ અને સારવાર પદ્ધતિઓ પરના અભ્યાસોનો અભાવ છે. ગ્લુકોકોર્ટિકોઇડ્સની માત્રા મનસ્વી રીતે ઘટાડવી જોઈએ નહીં જ્યાં સુધી ફોલ્લીઓમાં ઘટાડો, ઇઓસિનોફિલ પેનિયા અને અંગ કાર્ય પુનઃસ્થાપિત થાય તેવા સ્પષ્ટ ક્લિનિકલ સુધારાઓ જોવા ન મળે. પુનરાવૃત્તિનું જોખમ ઘટાડવા માટે, 6 થી 12 અઠવાડિયામાં ગ્લુકોકોર્ટિકોઇડ્સની માત્રા ધીમે ધીમે ઘટાડવાની ભલામણ કરવામાં આવે છે. જો પ્રમાણભૂત માત્રા કામ ન કરે, તો "શોક" ગ્લુકોકોર્ટિકોઇડ ઉપચાર, 250 મિલિગ્રામ દૈનિક (અથવા સમકક્ષ) 3 દિવસ માટે ધ્યાનમાં લઈ શકાય છે, અને ત્યારબાદ ધીમે ધીમે ઘટાડો કરવામાં આવે છે.
હળવા ડ્રેસવાળા દર્દીઓ માટે, ખૂબ અસરકારક સ્થાનિક કોર્ટીકોસ્ટેરોઇડ્સ એક અસરકારક સારવાર વિકલ્પ હોઈ શકે છે. ઉદાહરણ તરીકે, ઉહારા એટ અલ. એ અહેવાલ આપ્યો છે કે 10 ડ્રેસ દર્દીઓ પ્રણાલીગત ગ્લુકોકોર્ટિકોઇડ્સ વિના સફળતાપૂર્વક સ્વસ્થ થયા છે. જોકે, કારણ કે તે સ્પષ્ટ નથી કે કયા દર્દીઓ પ્રણાલીગત સારવારને સુરક્ષિત રીતે ટાળી શકે છે, સ્થાનિક ઉપચારનો વ્યાપક ઉપયોગ વિકલ્પ તરીકે ભલામણ કરવામાં આવતો નથી.
ગ્લુકોકોર્ટિકોઇડ ઉપચાર અને લક્ષિત ઉપચાર ટાળો
ડ્રેસ દર્દીઓ માટે, ખાસ કરીને જેમને કોર્ટીકોસ્ટેરોઈડ્સના ઊંચા ડોઝના ઉપયોગથી ગૂંચવણો (જેમ કે ચેપ) થવાનું જોખમ વધારે હોય છે, કોર્ટીકોસ્ટેરોઈડ ટાળવાની ઉપચારનો વિચાર કરી શકાય છે. જોકે એવા અહેવાલો આવ્યા છે કે કેટલાક કિસ્સાઓમાં ઇન્ટ્રાવેનસ ઇમ્યુનોગ્લોબ્યુલિન (IVIG) અસરકારક હોઈ શકે છે, એક ખુલ્લા અભ્યાસમાં દર્શાવવામાં આવ્યું છે કે ઉપચારમાં પ્રતિકૂળ અસરોનું ઊંચું જોખમ છે, ખાસ કરીને થ્રોમ્બોએમ્બોલિઝમ, જેના કારણે ઘણા દર્દીઓ આખરે પ્રણાલીગત ગ્લુકોકોર્ટિકોઇડ ઉપચાર તરફ વળે છે. IVIG ની સંભવિત અસરકારકતા તેની એન્ટિબોડી ક્લિયરન્સ અસર સાથે સંબંધિત હોઈ શકે છે, જે વાયરલ ચેપ અથવા વાયરસના પુનઃસક્રિયકરણને રોકવામાં મદદ કરે છે. જો કે, IVIG ના મોટા ડોઝને કારણે, તે હૃદયની નિષ્ફળતા, કિડની નિષ્ફળતા અથવા લીવર નિષ્ફળતાવાળા દર્દીઓ માટે યોગ્ય ન પણ હોય.
અન્ય સારવાર વિકલ્પોમાં માયકોફેનોલેટ, સાયક્લોસ્પોરિન અને સાયક્લોફોસ્ફામાઇડનો સમાવેશ થાય છે. ટી સેલ સક્રિયકરણને અટકાવીને, સાયક્લોસ્પોરિન ઇન્ટરલ્યુકિન-5 જેવા સાયટોકાઇન્સના જનીન ટ્રાન્સક્રિપ્શનને અવરોધે છે, જેનાથી ઇઓસિનોફિલિક ભરતી અને દવા-વિશિષ્ટ ટી સેલ સક્રિયકરણમાં ઘટાડો થાય છે. સાયક્લોસ્પોરિનથી સારવાર કરાયેલા પાંચ દર્દીઓ અને પ્રણાલીગત ગ્લુકોકોર્ટિકોઇડ્સથી સારવાર કરાયેલા 21 દર્દીઓનો અભ્યાસ દર્શાવે છે કે સાયક્લોસ્પોરિનનો ઉપયોગ રોગના વિકાસના નીચા દર, ક્લિનિકલ અને પ્રયોગશાળાના પગલાંમાં સુધારો અને ટૂંકા હોસ્પિટલમાં રોકાણ સાથે સંકળાયેલો હતો. જોકે, સાયક્લોસ્પોરિનને હાલમાં ડ્રેસ માટે પ્રથમ-લાઇન સારવાર માનવામાં આવતી નથી. એઝાથિઓપ્રિન અને માયકોફેનોલેટનો ઉપયોગ મુખ્યત્વે ઇન્ડક્શન થેરાપીને બદલે જાળવણી ઉપચાર માટે થાય છે.
ડ્રેસની સારવાર માટે મોનોક્લોનલ એન્ટિબોડીઝનો ઉપયોગ કરવામાં આવ્યો છે. આમાં મેપોલીઝુમાબ, રાલિઝુમાબ અને બેનાઝુમાબનો સમાવેશ થાય છે જે ઇન્ટરલ્યુકિન-5 અને તેના રીસેપ્ટર અક્ષને અવરોધે છે, જાનુસ કાઇનેઝ ઇન્હિબિટર્સ (જેમ કે ટોફેસીટીનિબ), અને એન્ટિ-CD20 મોનોક્લોનલ એન્ટિબોડીઝ (જેમ કે રિટુક્સિમાબ). આ ઉપચારોમાં, એન્ટિ-ઇન્ટરલ્યુકિન-5 દવાઓને વધુ સુલભ, અસરકારક અને સલામત ઇન્ડક્શન થેરાપી માનવામાં આવે છે. અસરકારકતાની પદ્ધતિ ડ્રેસમાં ઇન્ટરલ્યુકિન-5 સ્તરના પ્રારંભિક ઉન્નતિ સાથે સંબંધિત હોઈ શકે છે, જે સામાન્ય રીતે દવા-વિશિષ્ટ ટી કોષો દ્વારા પ્રેરિત થાય છે. ઇન્ટરલ્યુકિન-5 એ ઇઓસિનોફિલ્સનું મુખ્ય નિયમનકાર છે અને તેમની વૃદ્ધિ, ભિન્નતા, ભરતી, સક્રિયકરણ અને અસ્તિત્વ માટે જવાબદાર છે. એન્ટિ-ઇન્ટરલ્યુકિન-5 દવાઓનો ઉપયોગ સામાન્ય રીતે એવા દર્દીઓની સારવાર માટે થાય છે જેમને પ્રણાલીગત ગ્લુકોકોર્ટિકોઇડ્સના ઉપયોગ પછી પણ ઇઓસિનોફિલિયા અથવા અંગ તકલીફ હોય છે.
સારવારનો સમયગાળો
DRESS ની સારવારને રોગની પ્રગતિ અને સારવાર પ્રતિભાવ અનુસાર ખૂબ જ વ્યક્તિગત અને ગતિશીલ રીતે ગોઠવવાની જરૂર છે. DRESS ના દર્દીઓને સામાન્ય રીતે હોસ્પિટલમાં દાખલ થવાની જરૂર પડે છે, અને આમાંથી લગભગ એક ચતુર્થાંશ કેસોને સઘન સંભાળ વ્યવસ્થાપનની જરૂર પડે છે. હોસ્પિટલમાં દાખલ થવા દરમિયાન, દર્દીના લક્ષણોનું દરરોજ મૂલ્યાંકન કરવામાં આવે છે, એક વ્યાપક શારીરિક તપાસ કરવામાં આવે છે, અને અંગોની સંડોવણી અને ઇઓસિનોફિલમાં ફેરફારોનું મૂલ્યાંકન કરવા માટે પ્રયોગશાળા સૂચકાંકોનું નિયમિતપણે નિરીક્ષણ કરવામાં આવે છે.
ડિસ્ચાર્જ પછી, સ્થિતિમાં થતા ફેરફારોનું નિરીક્ષણ કરવા અને સમયસર સારવાર યોજનાને સમાયોજિત કરવા માટે સાપ્તાહિક ફોલો-અપ મૂલ્યાંકન હજુ પણ જરૂરી છે. ગ્લુકોકોર્ટિકોઇડ ડોઝ ઘટાડા દરમિયાન અથવા માફી પછી રિલેપ્સ સ્વયંભૂ થઈ શકે છે, અને તે એક લક્ષણ અથવા સ્થાનિક અંગના જખમ તરીકે રજૂ થઈ શકે છે, તેથી દર્દીઓ પર લાંબા ગાળા અને વ્યાપક દેખરેખ રાખવાની જરૂર છે.
પોસ્ટ સમય: ડિસેમ્બર-૧૪-૨૦૨૪